全国の新規感染者数が毎日、過去最高を更新する中、沖縄、広島など流行のピークを越えたように見える地域も現れ始めている。
日本の流行状況はどうなのか。そして今後の見通しはどうか。

BuzzFeed Japan Medicalは、京都大学大学院医学研究科教授の理論疫学者、西浦博さんに聞いた。
※インタビューは2月3日午後に行い、その時点の情報に基づいている。
明るいニュース:新たな感染者が増えるスピードは減ってきている
——新規感染者数がどんどん増えているので心配している人が多いと思いますが、各地の実効再生産数(※)は少し下がってきています。これはどう考えたらいいのでしょうか?
※感染者1人当たりが生み出す2次感染者数の平均値。1を超えると増加傾向に転じる。
毎日報告される感染者数は今まで見たこともない数値ですね。東京都で1日2万人を超えました。報告をする保健所の現場の声を聴いても、大騒ぎで悲鳴が上がっている状態です。
ただこの流行を見る上では、増加率を落ち着いて見ることが大事です。増加率を見る時には、「今週先週比」を使ってきました。
今週の報告日別の新規感染者数を先週の同じ曜日の数で割って、それが1を超えるかどうか。世代時間(※)が平均5日間くらいの頃は実効再生産数と大きく離れておらず使い勝手がいいので、これを利用してきました。
※感染源となる感染者が自分が感染してから2次感染を起こすまでの時間間隔のこと。感染から感染までの時間間隔を示す。
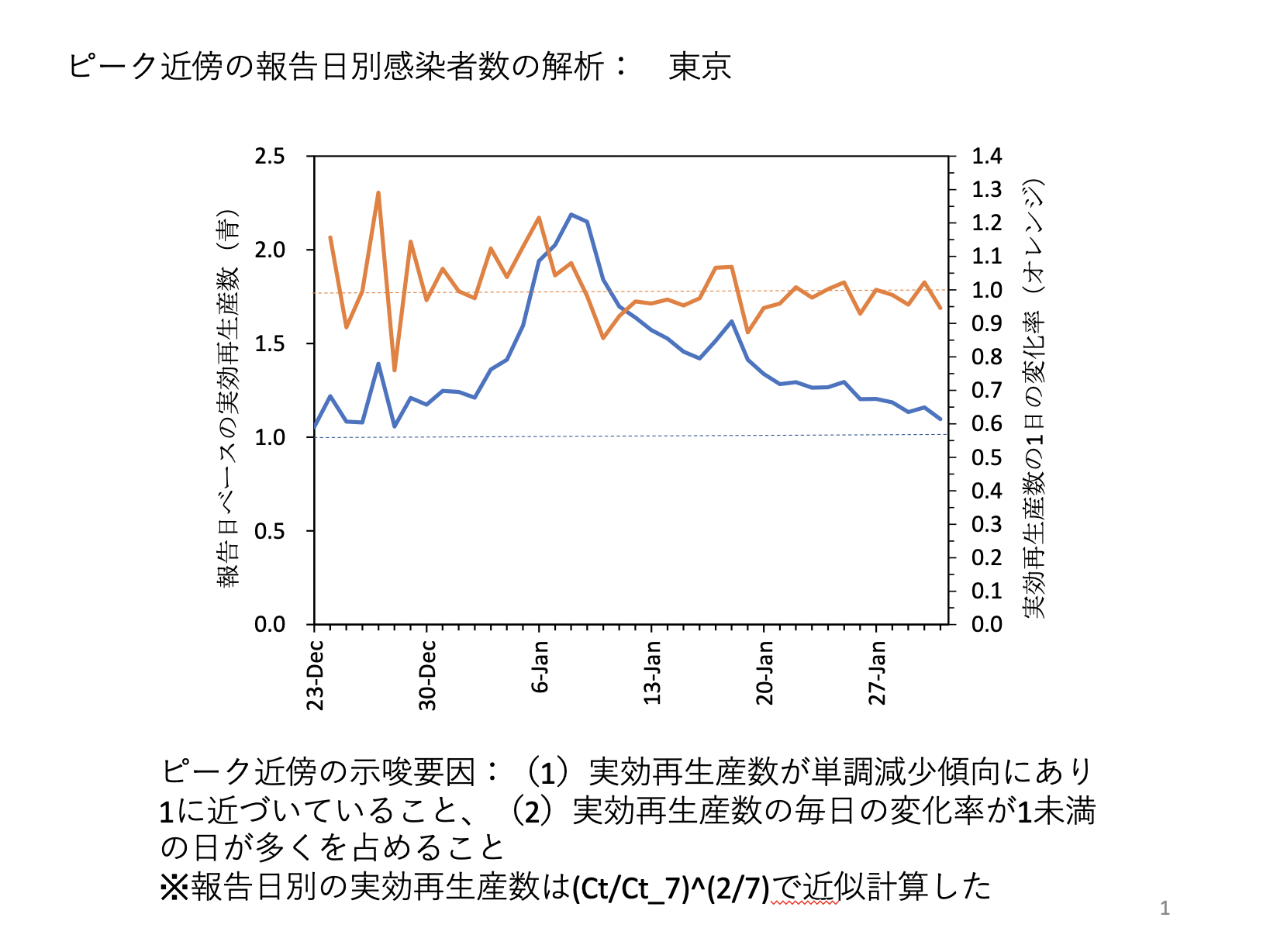
これは東京都のデータで、青の線が実効再生産数を見たものです。
今週先週比を取って、それを7分の2乗しています。1週間が7日間ある中で、オミクロンの世代時間は2日なので、これを修正すると実効再生産数に近い値になることがわかっているからです。
明るいニュースとして見ていただきたいのは、感染者数は増加しているのですが、その増加の幅は日ごとに小さくなっているということです。
青のラインが1月の前半をピークとして、ずっと減少し続けていますね。右肩下がりをしています。青が1より上である限り、新規感染者数は増え続けますが、増えるスピードが減っていることを示しています。
成人式の影響で一度上がっていますが、基本的に単調に減少しています。持続的に減少が起こっている主な要因の1つは、感染可能性があるハイリスクな人たちが自然感染をすることによって減ることで下がってきたことだと考えられます。
もちろん、1月の半ばぐらいにはまん延防止等重点措置が始まりましたし、皆さんが流行を認識して接触を避けることもあるので、それらの影響も少し上乗せされている可能性もあります。
欧米の流行規模と比べると、かなり低い流行規模で実効再生産数が1に近づいてきています。
来週、再来週には新規感染者数は頭打ち?
そしてこの青い線を先に延ばしていくと、1を下回るところでピークを迎えるのです。具体的にそれが観察値として見えるのは来週頃ではないかと思います。遅ければ再来週でしょう。
このグラフの横軸は報告日ベースなので、感染日のベースで言えば、既にピークは超えたか、今、超えそうぐらいな時なのかもしれません。
厚労省アドバイザリーボードに関する報道では、座長である国立感染症研究所の脇田隆字所長が「ピークが見通せない」という主旨の発言をされたと取り上げられています。
確かに専門家内で、そういう主旨の意見もあります。しかし、理論疫学からのフィードバックとしては、ピーク時期の見立てについて上記の内容を明確に発言しました。
実際のところ、3回目の予防接種を含む対策のコミュニケーションのためにもメディアにおいて現時点でピークについて話す内容を選択されたのだと思いますが、少なくとも私の研究領域の知見は軽視しないでいただきたいので個別に説明させていただきました。
——確かに明るいニュースですね。
少なくともぐんぐん上昇する傾向が止まらずにすごく困っているという状態は、既に脱したように思います。
——感染拡大で検査が飽和状態とも聞きます。その影響で報告数が減っている可能性はどうですか?
そこを頭に入れておくことは極めて重要そうです。
これまで、保健所では全数報告し、接触者や予防接種歴について聞き取りをしつつ、必要なら医療に導くなど、患者さんの個々の措置を同時に行わなければいけませんでした。一人ひとりが診断される度に、濃厚接触者の範囲を確認したり、その後には個人の医療状況を追跡したりしなければなりませんでした。
しかし業務が逼迫して、多くの措置を続けていては感染者を数えることができない状態に陥りそうになっています。また検査の試薬の在庫がない病院も出始めています。迅速診断キットも足りません。
このため、最近の感染者数は少し少なめに報告され、後から積もってくる可能性も十分あります。実際よりも過小に報告されていることは否めず、ピークを早く見積もり過ぎている可能性は残ります。
沖縄、ピークアウトしていた。
——沖縄は減り続けていますね。
前回のインタビューで、「沖縄はピークなのか」という問いに対して僕は違うと答えました。でもこれは間違っていました。
なぜそうだったのかを考えなければいけないのですが、沖縄は東京とだいぶん流行曲線が違います。ものすごく興味深いところです。
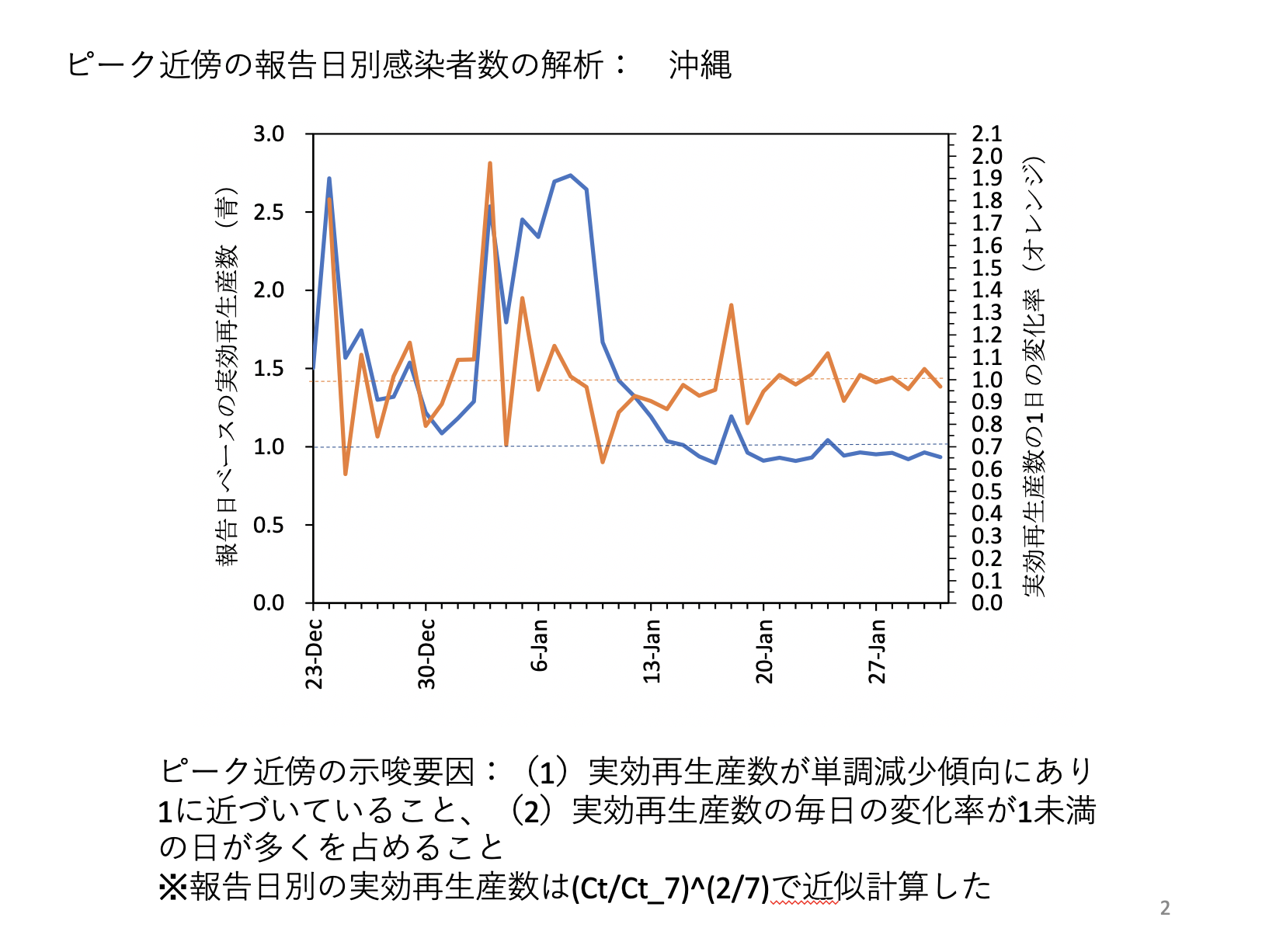
沖縄県の実効再生産数を見ると、青の線は既に持続的に1を切っています。途中で少し上がっているのは成人式の影響で、気にしなくても良いです。
東京などの首都圏や大阪の実効再生産数はゆっくりと減り、感染可能性のある若者が減っていることを示します。
一方、沖縄は一気に減って1を切り、さらにそれ以上減ることなく一定レベルを保っています。これは、沖縄の伝播が特殊だったのだと思います。
人為的に接触を避けてもこうなるのですが、それが必ずしもうまくいっていないことを考えると、仮説としては沖縄が暖かい地域だったからなのかなと思います。
南半球では、南アフリカの流行規模は欧米と比べると小さいです。オーストラリアも一時心配される状況になったものの、そこまで苦しまずに減っています。気温が手伝っている可能性がありそうです。
また、日本でも首都圏などの大都市を持っていない地方は、明確に減ってきています。島根や広島はその一例で、きれいに減っています。
皆さんが気をつけて接触を避けているためでもありますが、人口密度や繁華街などのハイリスク人口のサイズも関係していそうです。流行対策が行われる中、ハイリスクの接触が起こる若者の場が元々相対的に少なかった地域です。そういう要因が背景にありそうです。
——気温が高いと減るのは、ウイルスの生物学的な特性なのか、寒いと室内にいて換気も避けるからなのか、どういう理由ですか?
それは今でも研究の途上で、諸説ありますが、その両方が言われています。
労働経済学の領域では気温と人がどこで過ごすか関連を調べる研究があって、寒くなればなるほど屋内で過ごす度合いが増すと言われています。ちなみに暑くなりすぎても屋内で過ごす度合いが増します。
もう一つは生物学的なメカニズムです。寒いとウイルスが喉(のど)で2次感染を起こしやすい活性を保った状態でいられる可能性が示唆されています。コロナに限らずインフルエンザでも言われていることです。
厳しいニュース:流行が長引く、感染者数が再上昇する要素も
——先に流行が始まった沖縄で感染者数が下がってきているから、全国も順次下がっていく、と考えてもいいのでしょうか?
近くピークになりそうだということは見えています。ここから先は、その明らかな現象を議論するよりも、この流行をどう切り抜けるかに注目した方が生産的です。
流行の後半は高齢者の感染者が増えるので、医療逼迫がさらに加速します。できるだけ長引かせずに下がらせなければいけません。
ところが、現在の流行に係る諸外国の要素を見ていると、高止まりしやすかったり、再上昇しやすかったりする条件がたくさんあることに頭を抱えています。
沖縄はサッと下降傾向になりましたが、その後にダラダラと下がっています。アドバイザリーボードの会議で会長の脇田先生に「なぜゆっくり下がっているのでしょうね?」と聞かれたのですが、残念ながら明確に説明できる要素はありません。
他の国でダラダラ下がっているところは少なくて、急上昇すれば、落ちる時も急下降するところが比較的多いです(でも全てではありません)。一方で、インドなど時間がかかりながら下がっているところも気温の高い国では出始めています。その下がり方をする国が複数ありそうです。
オミクロンの流行は上がるとすぐ下がると思っている人が多いかもしれません。理論的はそうなるのですが、実際のところ、色々な国を見るとバラバラです。ずっと増え続けている国もあるし、流行規模も違うし、一度は減ったのに再上昇中の国もある。
だから「必ずこういうカーブを描く」とは世界のデータから画一的に導き出すことは難しい。世界の流行状況を横目に見ていたからこそ「オミクロンの流行規模や流行パターンはこんなものだろう」と単純に導き出すのは難しい状況です。
BA.2の影響は?
さらに、これまで主流だったオミクロンのBA.1に対し、新たな亜系統のBA.2が置き換わる問題も出てきました。

これはデンマークのデータですが、赤がBA.1で、オレンジがBA.2です。今、89.1%がBA.2で、デンマークではほぼ置き換わりました。それに伴い、一度感染者数は落ちかけたのに、BA.2の影響で再び増え続けています。
日本でも水面下ではBA.2が報告され、国立感染症研究所の調べでは1月30日までに47例確認されています。残念ながら全体像は把握できていません。BA.2は今のところゲノム解析でしかわかりませんが、日本では医療が逼迫していてリアルタイムでしっかり調べる余裕がないからです。
わかっていることは、従来のBA.1よりもBA.2は18%実効再生産数が高いことです。これは基本再生産数(※)が相対的に大きいオミクロンの亜系統が生き残っているためと考えられます。
※何も対策していない場合、全員が感染可能性がある人口で感染者1人当たりが生み出す2次感染者数の平均値
南アフリカもいったん流行が下火になったのに、BA.2の影響で再上昇しました。デンマークでも流行曲線が2段ロケットのような形をしています。1回増加が止まったかと思われたのですが、BA.2の置き換えで再上昇して流行が大規模になりました。
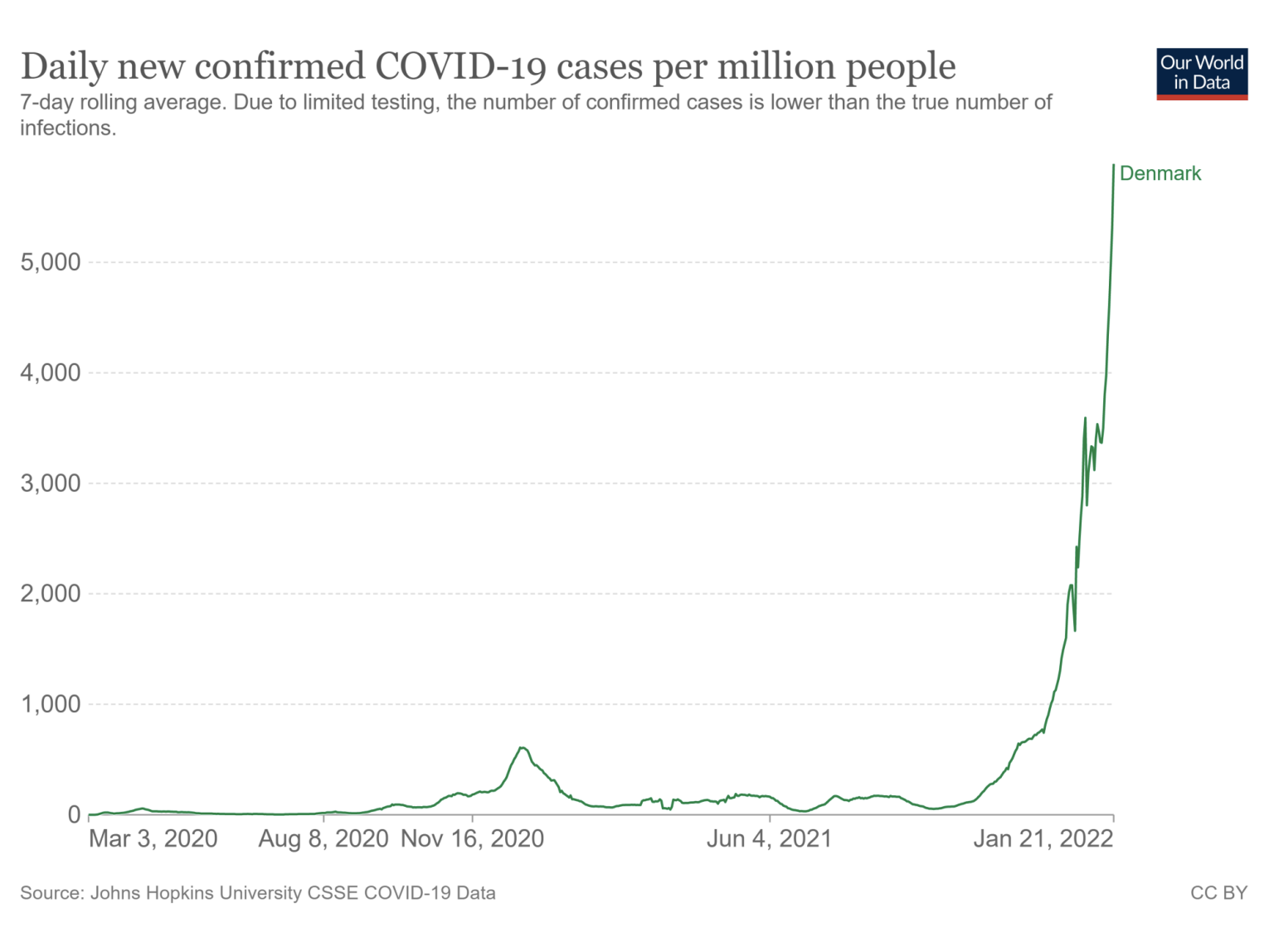
デンマークでは1日あたりの感染者数はBA.1のピークの倍ぐらいになっています。
そういうことが日本では起こらないかと言えば、なんとも言えません。少なくとも長引くことや再上昇は十分あり得ます。あまり雲行きとしてはよろしくない状態にあります。
——BA.2はBA.1より重症化するとは言われていないのが明るい材料ですかね。
流行が始まってすぐの時は肺炎が起こりやすいのではないかと言われていましたが、デンマークから出ている臨床データの速報を見る限りでは、症状や重症化リスクは従来のオミクロンとほぼ変わらないという知見が得られています。
——デンマークでは高い水準で流行が続いていますが、3回目接種が進んだこともあり、2月1日にコロナの規制を全面撤廃する判断をしました。どう思いますか?
いろいろな社会情勢の中でこういう議論が行われたのだと思います。
デンマークの医療提供体制のキャパシティーを横目で見つつ、英国やフランスなどの流行対策の方針にもヨーロッパの一国として影響を受けつつ、どうするべきか考えて得た結論なのでしょうね。
——日本で3回目接種が進んだとして、同じことができるでしょうか?
相当勇気があればできると思いますが、それをするには政治家の覚悟が必要ですね。
これからやってくるのは高齢者の感染、重症者の増加
——今後、日本で焦点となるのはどういうことでしょうか?
おそらく、オミクロンがマイルドだというトーンは、メディアでもこれから変わりはじめます。
なぜなら、高齢者の感染者が流行の比較的後半部から増えるのは、この流行の性質から明らかだからです。
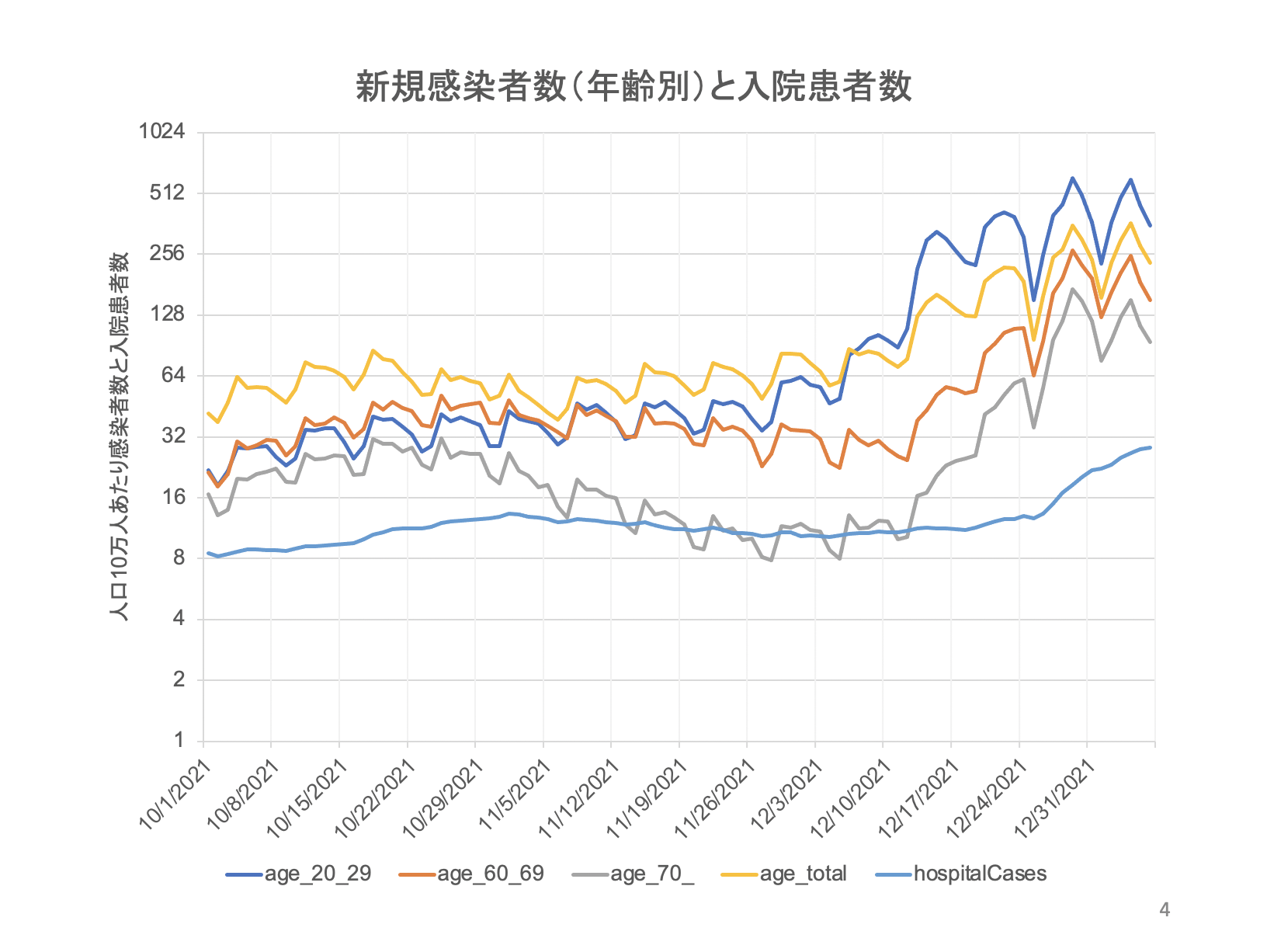
こちらは英国のイングランド全体のデータです。人口10万人あたりの感染者数です。青が20代です。20代が突出して英国の流行を押し上げてきたことがわかっています。黄色が人口あたりのトータルです。
大事なのは60代のオレンジと70代の灰色です。オミクロンの流行が始まる前までは、ほぼ横ばいか減少でなんとか推移していました。
ところが青が上がると、高齢者の新規感染も次第に同じ傾きにならざるを得ない。少し遅れを持ってオレンジや灰色が上がっています。特に死亡リスクが高いのは灰色です。後期高齢者で年齢が上がれば上がるほど死亡リスクが高くなります。
このデータはアドバイザリーボードで1月前半に報告してきたのですが、若者で流行が起こり始めてから、3週ぐらい遅れて高齢者が上がっています。人口全体で流行が起こったら、高齢者も後から上がらざるを得ない。
そうなると、水色は入院する感染者ですが、高齢感染者が増えるのにあわせて、新規感染者数のピークからだいぶ遅れて桁が上がってきます。入院患者数がピークを打つのは流行曲線がピークを打ってからしばらく後なのです。
日本も人口全体で大規模な流行を許したからには、もうこの流れは避けられません。高齢者の感染がこれから顕著になる可能性がかなり高いです。沖縄も全体の感染が落ちても高齢者の感染が顕著になり、今、くすぶりながら医療提供体制が逼迫状況にあります。
——ブースター接種が間に合わなかったのは痛かったですか?
今、接種のスピードは少し上がってきていると思います。もちろん、願わくばもう少し早かったらよかったです。
一つだけ誤解なきように述べておきたいのは、流行がピークを迎えた後であろうとも感染リスクは高い状態が続いていますから、ブースター接種の機会があれば接種したほうが自身の死亡を防ぐことにつながる、ということです。今後、機会が回ってきたら接種をお考えになると良いと思いますね。
——1月までに高齢者のブースターだけでも終えていたら、少しは状況が違ったでしょうか?
感染防御に関しては、今使っているワクチンはあまり役には立っていません。高齢感染者の増加自体は、流行を許す限りは避けられません。
ただ3回目接種は、その後の死亡を避けるためには必要です。早く3回目が死亡リスクのある人に行き渡ると、その分だけ重症化や死亡は防げる、というのが事実かと思います。
ピークを過ぎた後で油断してはならないのは、感染者数が高止まりするような状態や再上昇です。その中で高齢者の増加が続くと、かなり苦しいことになります。
医療提供体制の逼迫を見通すために、流行がピークを打つのは良いニュースですが、今後、高い状態がどこまで僕たちの社会を苦しめながら続くかどうか。それが、被害規模を大きく左右します。この後の流行状況も注意して見ていくことが必要です。
(続く)
【西浦博(にしうら・ひろし)】京都大学大学院医学研究科教授
2002年、宮崎医科大学医学部卒業。ロンドン大学、チュービンゲン大学、ユトレヒト大学博士研究員、香港大学助理教授、東京大学准教授、北海道大学教授などを経て、2020年8月から現職。
専門は、理論疫学。厚生労働省新型コロナウイルスクラスター対策班で流行データ分析に取り組み、現在も新型コロナウイルス感染症対策アドバイザリーボードなどでデータ分析をしている。


