公立病院の医師が、腎臓病の女性患者に対して人工透析を止める選択を示し、中止を選んだ女性が死亡した、というニュースを最初に報じたのは、毎日新聞でした。

その後、この病院では他にも人工透析を始めなかったことや、中止したことがかなりの数あったこと(透析しない提案、20人死亡 13年~17年、終末期以外の患者 東京の公立病院)、死ぬ当日、夫に「とう(父)たすかかか」と助けを求めるようなメールがあったこと(透析中止の女性、死の前日に「撤回したいな」 SOSか、夫にスマホでメールも)も報じられました。
一連の報道をまとめたページを作りましたので、関心のある方はご参照ください。
まず、担当医だけでなく、病院の管理者もこれで問題はないと言っています。そして識者の反応もメディアの一部も、毎日新聞がに批判的であるのとは違うスタンスをとろうとしているように見えます。
つまり、透析の中止や透析をしない選択肢は認めたうえで、患者とのやりとりを丁寧に行うべきであり、決定を変えることは認められるべきであると主張しています。条件付きで、医療側が「情報提供」をし、治療を停止あるいは始めないことは妥当であると言っているわけです。
患者の生死について強い信念をもつ医師が、単独で実行することはこれまでもありました。表に出た「事件」のいくつかは、病院内でのもめごとが関係した「内部告発」に発していたと聞いたことがあります。組織の中の亀裂がなかったらば、表に出なかったことでしょう。
今回は違います。病院も肯定していますし、世論も一部肯定しているかのように見えます。どう考えたらいいのでしょうか?
あきらめきってないあきらめも、現実に直面して焦るのも不思議ではない
今回、本人側と医療の側の理解のずれ、本人の気持ちの揺れの中でことが進みました。本人が透析をやめるという意思表示をしたことがあるのは確かなようです。
ただ、実際にやめたら苦しく、本人は再開したいと言ったものの、止めたまま亡くなってしまった。
そういう人はけっこういるのでしょう。腎臓病が悪化して身体に苦痛があると、人工透析を受けることがあります。しかし、それを続けることで状態が特に良くなるわけではありません。
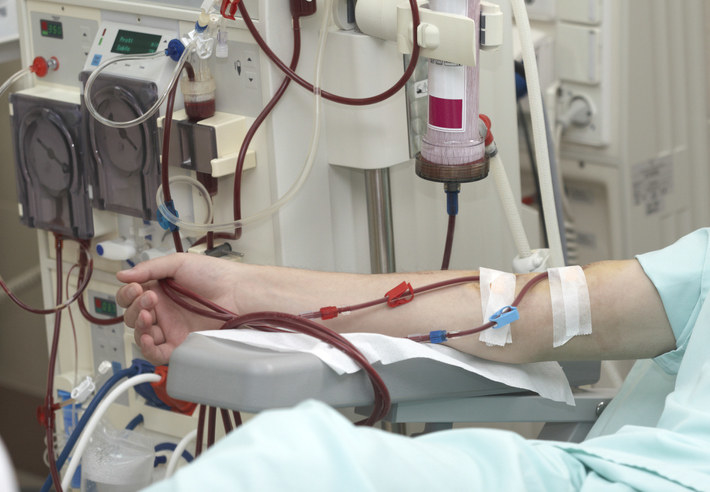
週に何度も通い、長時間、透析を受けるのは面倒だし、だんだんと効果も少なくなります。針を何度も刺し、刺せる場所がなくなることもあります。他の生活上の困難が加わればなおさら悲観的になるでしょうし、あきらめに近い気持ちになることもあるでしょう。
ただ、自発呼吸が止まって人工呼吸器をつけている人が呼吸器をはずしたらすぐに死んでしまうように、透析を止めても確実にすぐ死ぬわけではありません。けっこうもつかもしれないと、本人は思っているかもしれません。
今回、医師は、「止めたら状態が悪化することを伝えた」と言っているようです。ただ、長男によれば、患者は「(透析治療が)できないって言われたから、とりあえずやめる」「もしかしたら死ぬかもしれない」と言ったと報じられています。
未来のことは誰にもわかりません。例えば「5年生存率」といった確率・統計を示されたところで、やはりわかりません。確率が小さくとも、良い側に入る可能性を人は願います。「死に直結する」とはっきり言われても決まったわけではないと考えます。だから人は日々を生きていけるところがあります。
そして、人の状態は変化します。いざという時になってようやくリアルに怖くなったり、さらに大きな苦しみを実際に体験したりすることもあるでしょう。
変更を認めればよい、というわけでもない
各学会から出されているガイドラインは、決定や指示の変更は随時、認められるべきであり、それがこの問題への処方箋だとしています。
しかし、それでうまくいくのでしょうか?
実際、その処置を止められると、症状はひどくなり苦しくなる。それで、止めるのをやめてほしいと希望したとします。
しかし、その場に人がいないこともあるでしょう。また、言葉を発せられない状態になることもあります。この場合、変更したいと思ってもなされません。

また、言葉は聞き取れても、「正常な発言」として認められないことがあります。今回、患者は何とか思いを発したようですが、医師は、意識が「清明」である時の意思の方を採用し続けたようです。
透析を止めるという判断の方が「冷静」な時の判断であったと言うのでしょうし、実際「せん妄」と呼ばれるような意識障害は起こり得ます。混乱した時の言葉をそのまま受けとってはならないと主張されると、私はその判断をすべきでなかったと思いますが、今回のような判断につながることもあるわけです。
さらに、そういう「混乱」した状態になったらやっかいなので、その前に強い鎮静剤をうつこともあります。他の病気や障害で、強い鎮静剤、麻薬をうって数日で亡くなるのもよく聞く話です。
鎮静や緩和を私はまったく否定しません。けれど、いったん決めたら、それに反する気持が起こらないように「緩和医療」を施すのもよいこととは思えません。
事前指示にどれほどの意味があるのか
変更できるのなら、事前に決めておくことがどれだけの意味を持つのでしょうか。いざという時に言えなくなったら困るから、あらかじめ決めておいてもらうのだと、事前指示の大切さが主張されます。
もっともなのですが、結局、「まとも」な時に決めてもらって、それをそのまま最期まで貫いてもらおうという考えです。しかし、将来の自分は、単に時間的に離れているだけではなく、単純にわからないものです。想像したり、自分の親の介護の体験を思い出したりして、判断することになります。
将来のことを決めるというのはそういうことです。しかし、決めてしまって、変えられると言われながらも、変更ができないとされてしまう状態になることがあります。そして、その事前の決定が生き死につながってしまうのです。
ことのやっかいさが一番はっきり現われるのが、認知症の場合です。
病状がすっかり進んで、過去の自分や、その時の自分に関係のある様々なことや人からほぼすっかり離れてしまった時、現在の自分のことを過去の自分は決めてよいのでしょうか。
決めてよいのだという理由をきちんと言えた人を私は知りません。しかし、これが「事前指示」と呼ばれる手続きに、必然的につきまとう問題です。
丁寧に、皆で考えることはいつも正しいのか
もう一つ言われるのが、より丁寧に皆でことに当たればよいという主張です。
今回の件も、もっと丁寧に説明したり話し合ったりしたらよかった、また、皆で話し合ったら良かったというわけです。

多くの場合、丁寧であることはよいことです。しかし、そうしていったん決めてしまえば、あとは速い。その後の変化に丁寧に対応することは必要ないかのように振る舞われます。
そして、自己決定が大切だと言われる一方、「みんなで」が大切とも言われます。今回は倫理委員会を通さなかったことが問題にされています。私は病院の倫理委員を務めたこともありますが、倫理委員会さえ通せばよいとも思いません。複数の職種による合議があればよいとも思いません。
一人の独走に歯止めをかける一定の効果はあるでしょう。しかし、本人不在でことが決められることもありますし、本人は多勢に無勢ということにもなりえます。
そしてそこには、職業柄、人が死んでいくことに慣れ、死なせることにあまりうろたえない人がたくさん参加しています。一方で重度の病人は参加していませんし、障害をもっている人もいません。
基本、救命・延命の方向で進める、でよいはず
ならばどうするか。
基本的に、治療が与える負の影響も勘案し、工夫し手を打ちながら、救命・延命のための手立てを示し、それを行なえばよいはずです。
それは本人に選んでもらうことと対立はしません。それはそれとして大切にしながら、基本的な方針として命を守るということです。
何もしないという選択肢を医療者がわざわざ提示するのは、なぜなのでしょうか。患者からすれば、それが医療者の「おすすめ」であると理解されることがあると思います。
医療の場に限らず、人は、たくさんある可能性を全て検討はしません。現実的な、効果的な選択肢を選んで示します。医療者が、わざわざ選択肢を示すのは、それがよい方法であると受けとられることを期待している可能性があります。
基本、延命・救命の方向に振る舞うことでどれほどの不都合が起こるでしょうか。
こういうことを言えば、「行なわない権利」を奪うのかと必ず批判されます。
しかし、動きたくても動けないわけではない場合には、自分で治療を拒否することもできます。自殺できないほど身体が動かないということはあまりありません。
そして、たいがいの人は自殺するほど意志堅固ではありませんが、病院や医者にかからないことはできます。透析を行なわないことも、わざわざ医師に言われなくても、できることは誰でも知っていますし、できてしまいます。
望めばたいがい願いはかなうのです。実際、健康や生命の延長に積極的でない人に対し、その良し悪しは別として選択肢はかなり認められています。
もうしばらく生きていたいという人、辛くもあるが生きてもいたいという人について、命を守る方向で医療を提供する。結果、気持ちの浮き沈みはあるが生きたいと思うこともある人のなかに生きられる人が出てきます。
他方、それが嫌だという人に、さほど不都合なことは起こりません。
以上は、選択のよしあしを迷いながら生きている人についてのことです。他方、意識がない状態が続いている場合にはどうなのかといったことは問われるでしょう。そうです。そうやって一つずつ分けて考えていくことが必要なのです。
すると本当に意識がないのであれば、すくなくともそうして生きていることは本人にとってマイナスと感じられないことは確かです。ならば、本人にマイナスであるから停止するのがよいとはなりえません。
そして、これとは別に、本人が何も感じていないとどのようにしてわかるのか、またわかりうるのかという問題も当然にあります。そんな具合に考えていくと、どれだけ停止がよいのかということになるのです。
やはり人の命に、経済は影響している
これまで、「少子高齢化で「人や金が足りない」という不安は本物か? 社会的弱者に不寛容な言葉が広がる日本」と「少子高齢化のせいで「もの」は足りなくなるのか? 一人あたりで考えてみる」という記事を書きました。
一般に、個々の医師はともかく、病院の収入になるなら効果は気にせず医療をたくさん行なう傾向はあります。一時期、人工透析が医療機関にかなりの収入をもたらしたこともあります。
一方で、税や保険からの支出が減らされると、差し控えがなされることがあります。行政が供給を拡大したいときには高めに診療報酬を設定し、その後引き下げていくという手を使うこともあります。
今回の件については、医師個人はお金のことを気にしてはいないでしょうし、医療費の負担が本人の止める意思表示に影響したとは思えません。
ただ、人工透析に限らず、医療現場で多くの人たちが死ぬ選択肢を「選んで」いるのは、負担を気にしてのことです。医療費というよりは、人手がいないこと、家族に対する負担の引け目が、明らかに死への動因になっています。
腎臓病の人の多くはそうたくさんの介護が必要というわけではないでしょうが、透析には金がかかります。
人工透析が日本で始まったのは1960年代です。当初はとても高く、財産がなくなって死ぬ人もいれば、そもそも使えず死んでいく人がたくさん出ました。
それでそれで公費負担を求める運動が始まり、マスメディアが応援しました。それで公費負担が始まり続いています。有吉玲子さんの『腎臓病と人工透析の現代史――「選択」を強いられる患者たち』(生活書院)に詳しいです。
人工透析は「無駄」なのか?
2016年、元アナウンサーの長谷川豊氏が、「自己責任」の腎臓病患者は人工透析を受けずに死ぬべきだといった発言を何度もしました。
これについては「長谷川豊アナ『殺せ』』ブログと相模原事件、社会は暴論にどう対処すべきか?」という題のインタビューで話しました。驚いたのは、翌年、政党推薦で国会議員の選挙に立候補したことです。彼の主張は粗雑な自己責任論で「無駄な」金を減らそうという話でもあります。
「無駄な命はない」というような「正論」を言うとともに、そんなに節約しないと生きられないのかと考えていくことが必要だと思っています。
そして、自己決定は大切な一方、死の決定については慎重であるべきだとし、せめて心配なく生きられるような社会にしてから、「どちらも選べる」ようにするべきだと主張してきた人たちの言い分は、依然として正しいと思うのです。
公費負担が始まった1970年代、人工透析を使う人はそう多くはありませんでした。
その後、利用者は増えました。2016年の『週刊現代』の記事によれば、透析には月40万円ほどかかり、32万人に使われているので、約1兆6000億円。合併症への対応を含めると約2兆円、日本の医療費約40兆円の5%になるのだそうです。
それでも、国民一人平均2万円の負担で32万の人がさしあたり死なずにすんでいるのであればなんでもないと私は思いますが、「金がかかる」ということをもう少し考えてみようとは思います。
そして先日から、BuzzFeedで書いてきたのは、まずは「現物」で考えようということでした。まずものは不足していません。透析に使う液は、ナトリウムやカリウム、カルシウム、マグネシウム、重炭酸、ブドウ糖などだそうです。普通に存在するものです。人間の身体も自然の一部ですから、まあそれもそうでしょう。
他方で透析の機械は、きっとなかなかに複雑なものなのでしょう。しかし作れていますし、足りなければ増やすこともできます。人工透析を行うために働いている人がどれだけいるかは知りませんが、その人たちが人工透析の仕事をしているために労働力不足を招いている、ということはないはずです。
「尊厳死」より広い範囲がいつのまにか許容されている
そして、多くの人が気付かないまま、「尊厳死」の範囲がいつのまにか広げられています。通常、安楽死・尊厳死は、「末期」の「苦痛に満ちた状態で、それを除去・軽減するすべがない」場合に、死なせることを認めるものです。
今回の件では、苦痛は確かにあったのでしょうが、透析をやめたことによる苦痛の方がずっと大きかったようです。そして報道をみる限り、末期ではありません。
もっとも、治らない状態にある人に対する治療は延命治療だとも主張する人もいます。
極端に言えば、あらゆる生命は生まれた時から死ぬようにできていますから、既に末期であるということにもなります。病気が治らない人も山ほどいます。
行政用語で障害者とは障害が固定された人のことですから、障害者はみなそうだということになります。人手や医療機器がないと死ぬ人も山ほどいます。捉えようによってはすべての人がそうです。
安楽死には反対だが尊厳死ならよいと言う人たちがいます。日本尊厳死協会もそうです。
末期と苦痛の二つを条件とした上で、薬を飲ませたり注射をうったりする「安楽死」ではなく、延命治療を止める、あるいはしない「尊厳死」なら認めようというのがその主張です。
それに対して、「やめたら」確実に死ぬ行ないと、「したら」確実に死ぬ行ないを区別する意味がどれほどあるのかと私は言ってきました。
今回のことは「やめる」という意味では、日本で言う「尊厳死」の側のものではあります。しかし、末期でもなく、透析を続ければですが、極度の苦痛がもたらされるわけでもない状態の人の死を認めようというものです。
明らかに、そして気づかれないまま、許容される死の範囲が広げられているのです。日本尊厳協会の副会長を務めている長尾和宏氏は、今回の件は基本的に問題はないとブログに書いています。
条件を狭くするから認めてくれと言っていた側が、条件を広げたものにも問題はないと言っているのです。私はうんざりしつつも、こうしたことが起きるたびに、指摘し続けざるを得ないと思っています。
【立岩真也(たていわ・しんや)】立命館大学大学院先端総合学術研究科教授
1960年、佐渡島生。専攻は社会学。東京大学大学院社会学研究科博士課程単位取得退学。千葉大学、信州大学医療技術短期大学部を経て現在立命館大学大学院先端総合学術研究科教授。
単著として『私的所有論』(勁草書房、1997、第2版生活書院、2013)『弱くある自由へ――自己決定・介護・生死の技術』(青土社、2000)『自由の平等――簡単で別な姿の世界』(岩波書店、2004)『ALS――不動の身体と息する機械』(医学書院、2004)『希望について』(青土社、2006)『良い死』(筑摩書房、2008)『唯の生』(筑摩書房、2009)『人間の条件――そんなものない』(イースト・プレス、2010)『造反有理――精神医療現代史へ』(青土社、2013)『自閉症連続体の時代』(みすず書房、2014)『精神病院体制の終わり――認知症の時代に』(青土社、2015)『不如意の身体――病障害とある社会』(青土社、2018)『病者障害者の戦後――生政治史点描』(青土社、2018)

