デンマークでほとんど置き換わり、世界中で広がりつつあるオミクロンの亜系統「BA.2」。
どんな特徴があり、日本の流行にどんな影響を与える可能性があるのでしょうか?

BuzzFeed Japan Medicalは、ウイルス学や免疫学を専門とする医師で米国国立研究機関の研究員、峰宗太郎さんに聞きました。
※インタビューは2月4日に行い、その時点の情報に基づいている。
新型コロナウイルスはどんどん変異している
——「BA.2」とは新型コロナウイルスの中でどういう位置づけのものなのか教えてください。
「BA.2」とは現在、世界中で流行中の変異体(系統)「オミクロン」の「仲間」の一つです。オミクロンはデルタが収束しかけた頃に南アフリカから初めて報告されました。
WHOは昨年11月26日、この変異体を「オミクロン」と名付け、「懸念される変異体」に指定しています。そして非常に激しい勢いで世界中に拡大し、今、大流行しています。

そのオミクロンのなかで異なった変異を持つようになって性質が変わり、今、注目されている亜系統が「BA.2」となります。

GISIDという世界中のコロナウイルスについてRNAの情報を解析したデータを登録しているデータベースがあります。この登録データを解析して、わかりやすくまとめているNextstrainという団体があります。
この中で新型コロナウイルスの解析をしているページがあります。そこを見ると、コロナウイルスの変異を追った系統樹が出てきます。

系統樹では変異が入るたびに枝分かれして、大きな変化があると科学者は枝から先をグループとして認識して、名前をつけています。
そうやって分かれた塊の一つが緑のデルタの系統群(clade)であり、オレンジ色の部分が最近出てきたオミクロンの系統群です。オミクロンはデルタからはかなり距離が離れていて、互いに異なったウイルスの系統群であることが明確です。
この系統樹の描き方を変えるとこのような図になります。横軸は時間軸で、縦軸は何ヶ所変異があるかを示しています。オミクロンは64か所ぐらい変異があります。新型コロナウイルスは、1年間で平均23.72回の変異があったウイルスなのだと示されています。

さらにもう少し詳しく見ると、どのように枝分かれしてどう変化しているかもわかっています。

オレンジのオミクロンはデルタとはかなり距離が離れています。そしてオミクロンは途中で枝分かれしていますね。これが「BA.2」です。
つまり、オミクロンの中でも変異の箇所が異なる「亜系統(sublineage)」という枝分かれしたものがいくつか出てきていて、そのうちの一つが「BA.2」ということになります。
これはPANGOという科学者集団が分類していて、現在主流になっている「BA.1」のほか、「BA.1.1」「BA.2」「BA.3」を含め4つの亜系統が認識されています。
伝播性(人から人にうつる力)は高い
——「BA.2」が4つの亜系統の中でも特に話題になったのは、これまでのオミクロンよりも人間に対して影響の強い性質を持っているからですね。
その通りです。この図は世界中から新型コロナウイルスの遺伝情報のデータベースへの登録数の中で、それぞれの変異体が占める割合を示したものです。
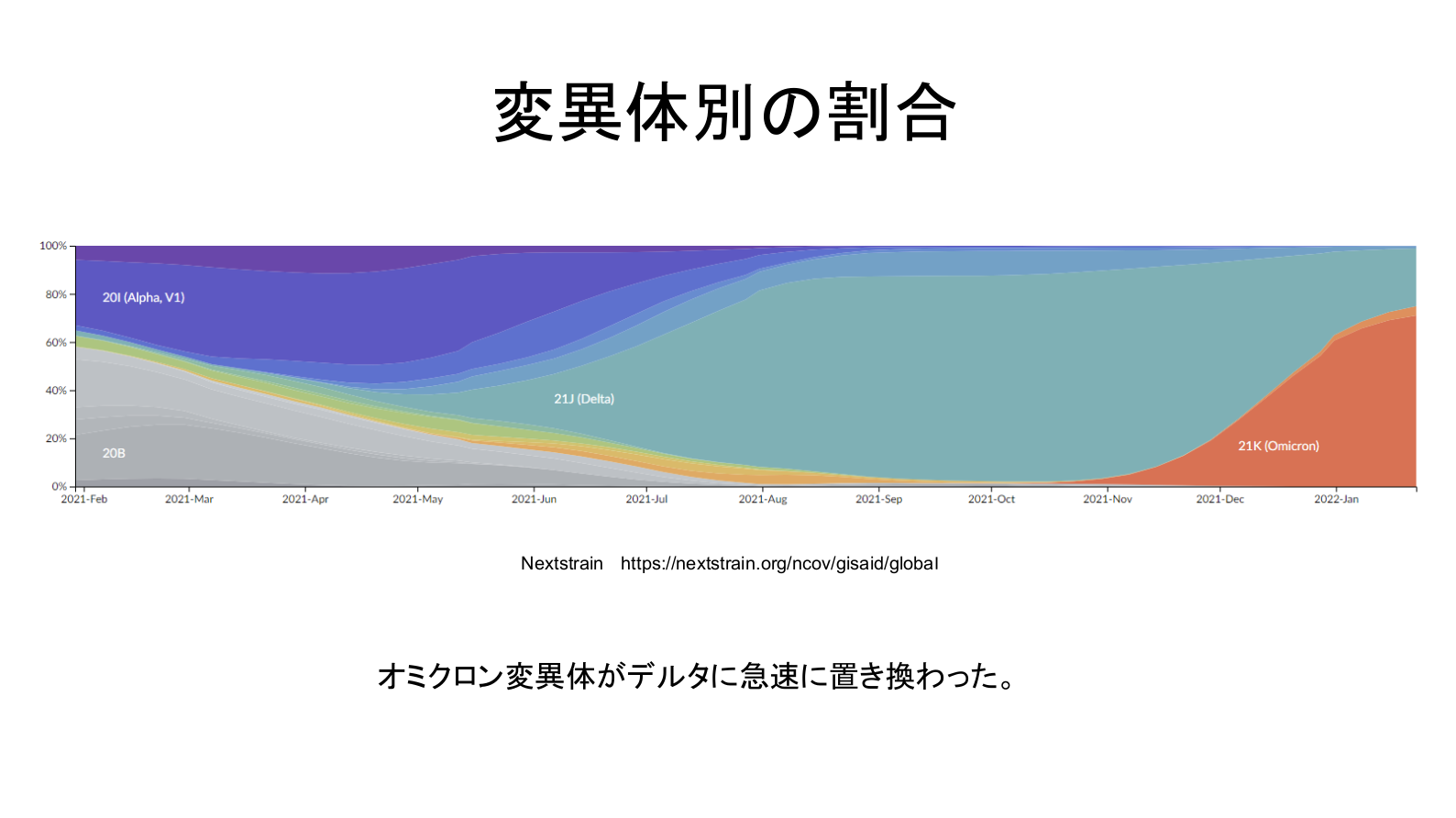
武漢で見つかった系統(灰色)から始まり、2021年の1月頃からは、イギリスから始まったアルファ(紫)が増えていきました。その後、デルタ(緑)が突然増え始め世界中を席巻したかと思いきや、オミクロン(オレンジ)が出てきています。
オミクロンに全面的に塗り変わるかと思ったら、薄いオレンジの「BA.2」が出てきた。
デンマークでは「BA.2」はあっという間に流行して70%以上に置き換わっています。そして主流のオミクロンBA.1本体よりも、この亜系統の方が伝播性(人から人へうつる性質)が上昇していて目立ってきたので、騒ぎ始めたのです。
イギリスの「Public Health England」が毎週出しているレポートにBA.2の最新情報が書かれています。
普通のオミクロンと比べて伝播性の上昇は確実だと書かれています。
一人の人が別の人に何人ぐらいうつしたかもBA.1よりも高い。だからうつりやすい。日本でも西浦博先生の研究で、BA.1よりBA.2の実行再生産数(※)が18%高いと示していますね。
※感染者1人当たりが生み出す2次感染者数の平均値。
オミクロン自体、次の人にうつすまでの時間である「世代時間」がデルタに比べて短くなっています。これによって集団の中で感染者数が増えていくスピードが非常に早くなっています。
病毒性(重症化する力)の変化は? まだわからない
——重症化率は変化しているのでしょうか?
重症化や死亡者の増加を左右する病毒性については、従来のオミクロン(BA.1)は、デルタに比べて低下していることがわかっています。
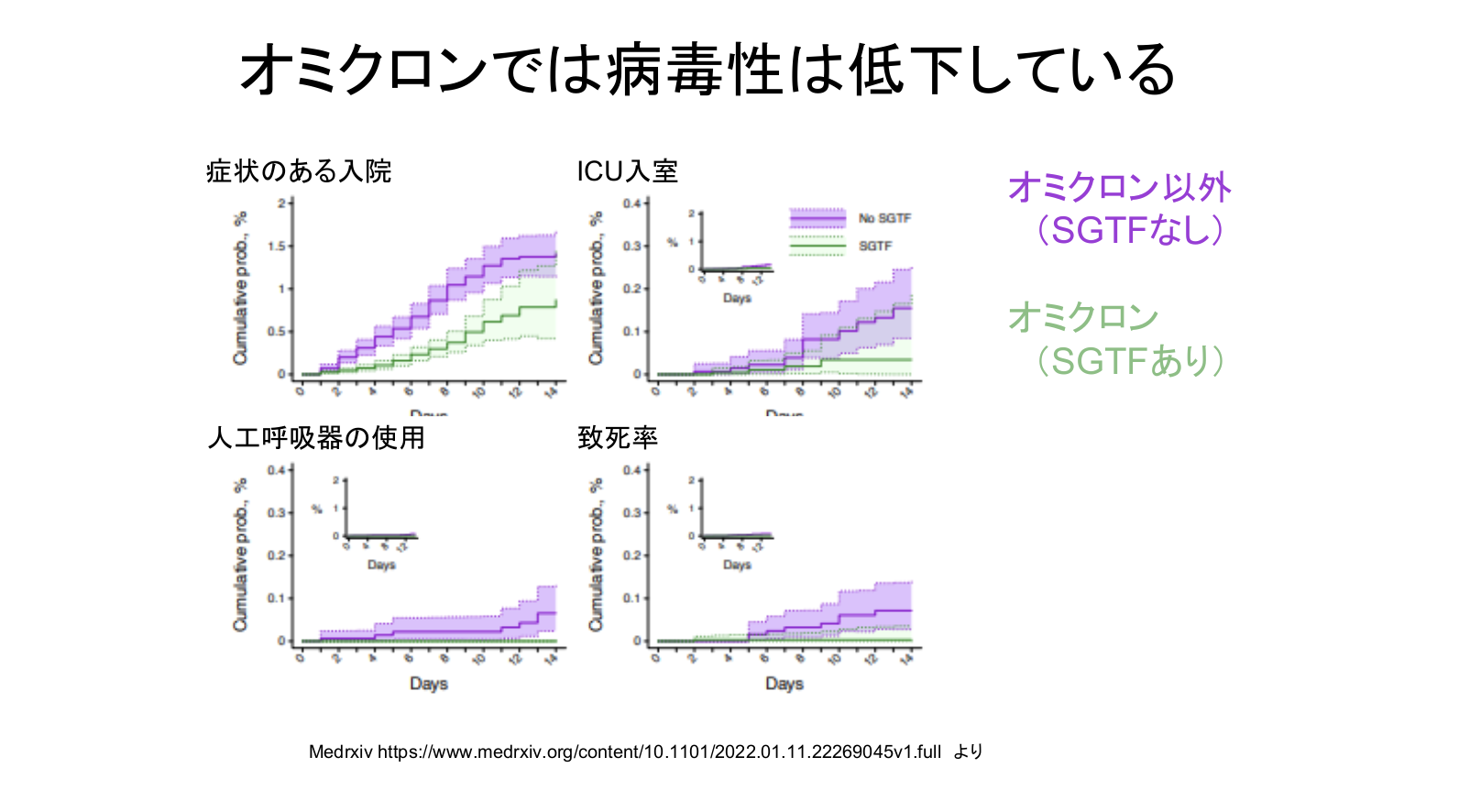
感染拡大のスピードは速いですが、デルタに比べると集中治療の必要性や人工呼吸器の使用、致死率は下がっていることもわかっています。
現在の流行で重症者が比較的少ない状況というのは、ワクチンの接種率が上がったことや薬や検査法の進歩も関係していますが、ウイルスの性質の変化も影響していると言えますね。
しかし、BA.1とは異なり、BA.2の病毒性の変化については、まだよくわかっていません。BA.2への置き換わりが先行しているデンマークやイギリスからの報告を待っている状況です。
これはBA.2が出始めた時のイギリスのレポートで、BA.1とBA2で変異がどれぐらい違うかを示しています。
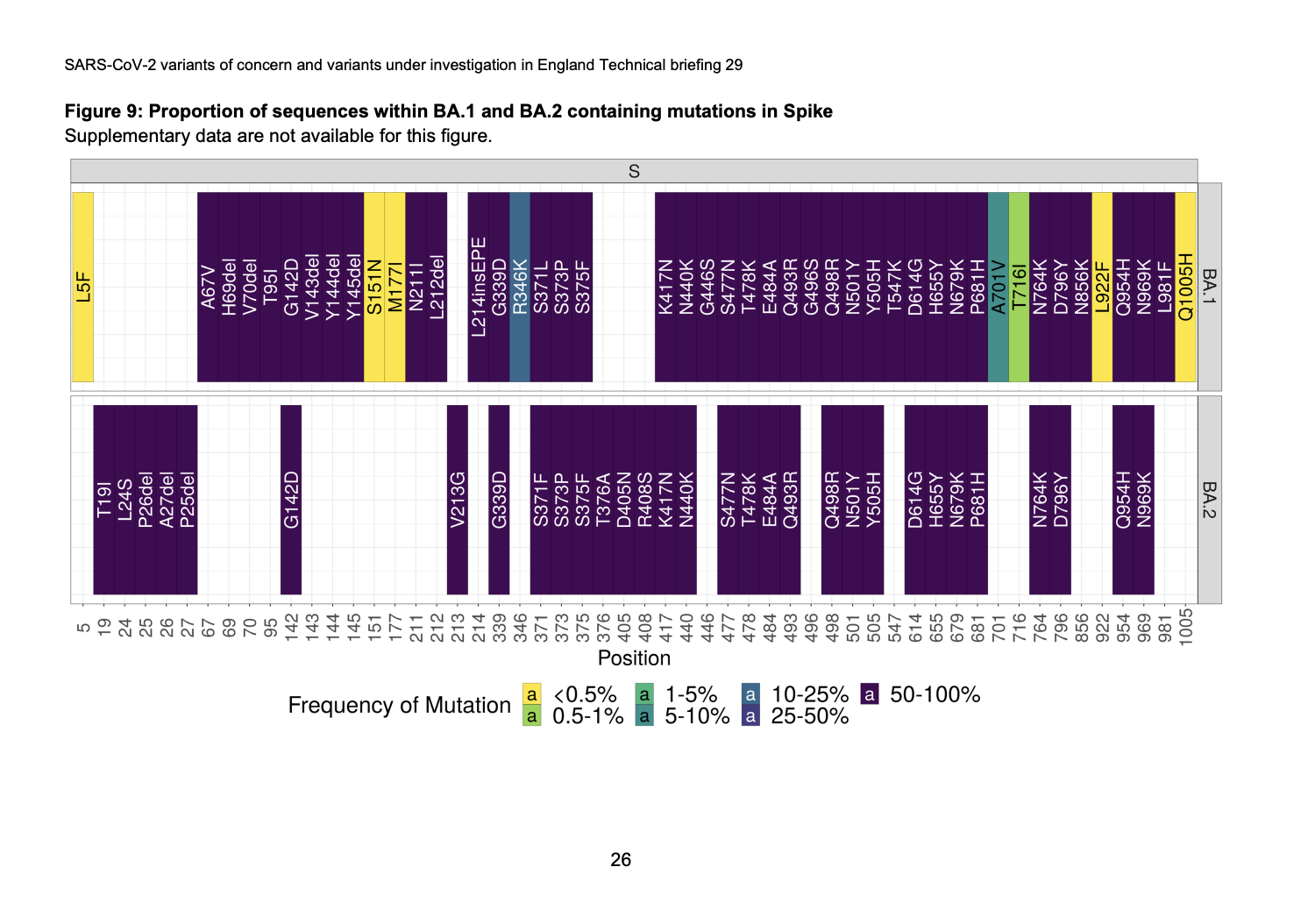
上が主流のオミクロンBA.1で、下がBA.2です。スパイクタンパク質の変異だけでもこれだけ違います。
こうした変異の差から、病毒性がどうか、ワクチンの効き方はどうかなどが変わってくる可能性が考えられることになります。

伝播性が上がっていることはデンマークやイギリスの疫学データから比較的早くわかりました。
しかし病毒性は、オミクロン本体BA.1の時も解明されるのに時間がかかったように、感染した人が入院し始めるなどして、ある程度時間が経って初めてわかるものです。だからBA.2の登場から間もない現時点では、病毒性の変化はまだ正確にはわかっていません。
——当初、従来のオミクロンよりも肺炎になりやすい、重症化しやすいと言われていましたが、その見方については否定されたと考えてよろしいのですか?
まだ否定も肯定もできない状況です。ただその可能性は残っているので、慎重に追っていく必要があります。大規模なデータが出てきたら初めて評価できるようになるでしょう。
ワクチンや治療薬の効果の変化は? まだわからない
——ワクチンの効果についてはどうですか?
ワクチンは、ウイルスに結合してウイルスが細胞に入り込むのを邪魔する「中和抗体」を作り出させます。
新型コロナウイルスの場合は、スパイクタンパク質というウイルスの表面にある突起がヒトの細胞の表面にある「ACE2」という受容体とくっついて感染するのですが、中和抗体はそれがくっつくのを邪魔する機能を持ちます。

また、工場などで作った中和抗体を点滴などで投与するのが抗体薬となります。
そもそもオミクロンBA.1にはこのスパイクタンパク質に32ヶ所もの変異があり、中和抗体が効きにくくなる性質の変化があります。これを「免疫逃避」と言います。
BA.2がBA.1と比べてどれぐらい差があるかについては現状、わかっていません。
従来のオミクロン(BA.1)では、デルタよりワクチンの発症予防効果や感染予防効果が落ちていることはわかっています。
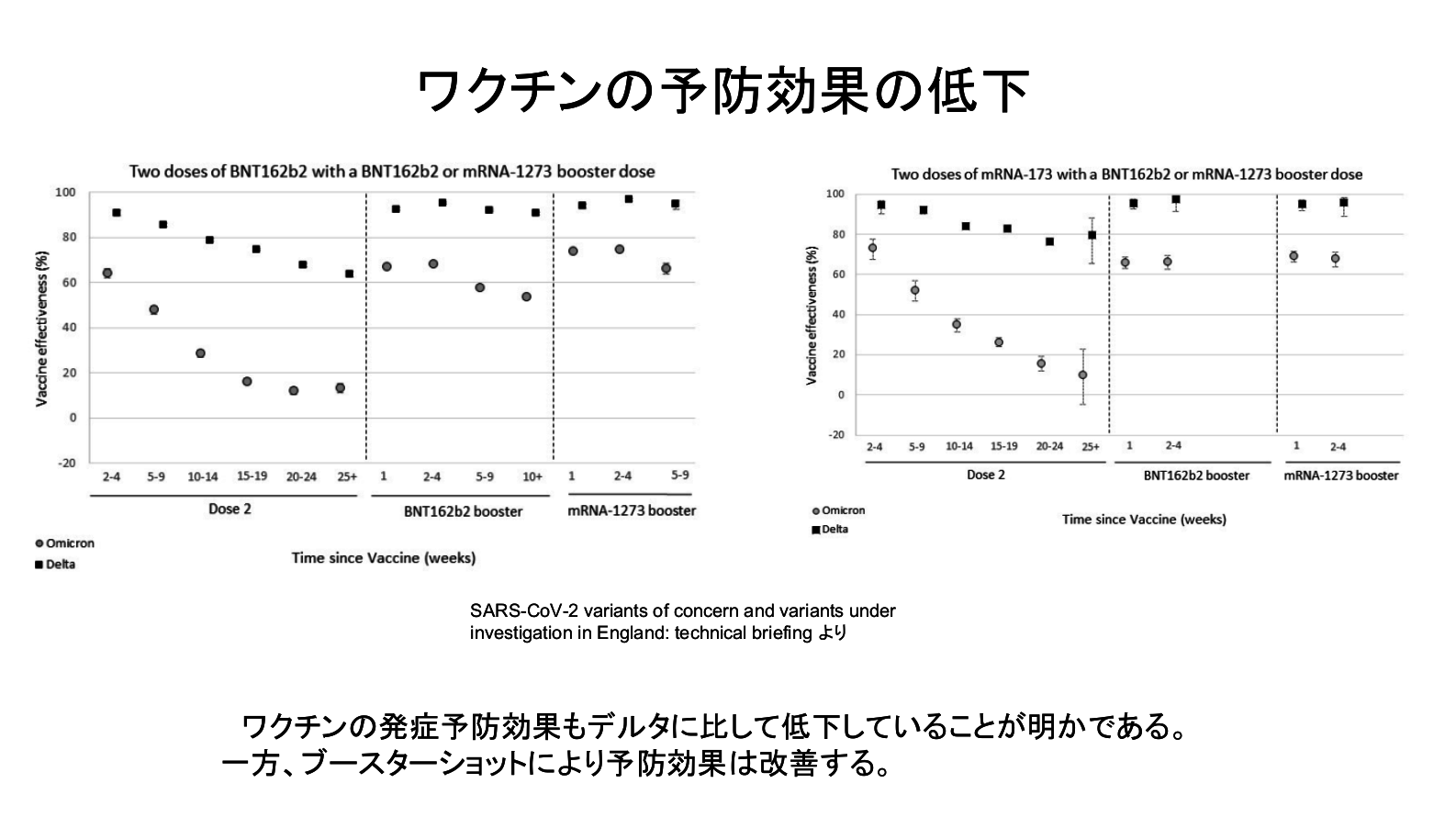
ただ入院や死亡などの重症化に焦点を絞って見ると、ブースター接種をすればデルタと比べてもオミクロンはあまり遜色なく効いていることもわかりつつあります。重症化や死亡を予防するという意味では、現行のワクチンでもオミクロンに対応できるのではないかとみられています。
ただワクチン、抗体薬、抗ウイルス薬のオミクロンへの全般の効果を見ると、特にワクチンや抗体薬はデルタに比べてその効果が下がることもわかっています。

BA.2がBA.1と比べてどうなるかはわかりません。
「ステルスオミクロン」と呼ばれるわけは?
——海外では「ステルスオミクロン(気づかれにくいオミクロン)」とも呼ばれています。検査で見つかりにくいからですが、なぜそうなのか教えてください。
イギリスのレポートでは、「SGTF(S gene target failure)」いう言葉が書かれています。これはPCR検査でターゲットとした遺伝子の検出が抜け落ちるという特徴を表しています。
PCR検査では新型コロナウイルスの全ての遺伝情報を増やして調べるわけではなく、欧米ではコロナウイルスの遺伝情報のうち特徴的な3ヶ所のターゲットに絞って調べる方法をとっています。
「SG(S gene)」はスパイクタンパク質を作る遺伝子のことで、そのスパイクタンパク質のもととなるRNAの情報に変異があると、その部分だけPCRで引っかかりません。
オミクロンが出てくるまで多かったデルタではこの変異がありませんが、オミクロンの主流派のBA.1はこの変異があるので、ここがマイナスだとわかると、感染しているのはオミクロンBA.1なのだろうなとわかります。PCR検査をするだけで、デルタとオミクロンの見分けがついていたのです。
ところが、BA.2ではこの変異がない。だからこの検査法ではデルタなのかオミクロンBA.2なのかわからなくなってしまいました。
なおかつ、イギリスではオミクロンの中でも5%以上がBA.2に入れ替わってきているので、この簡易的なPCR検査だけの判定ではオミクロン、つまりBA.1とBA.2を合わせたものがどれぐらい広がっているかわからなくなりました。
だからPCRだけでは判定できない、ということを指して、BA.2のことをステルスオミクロンと呼んでいるわけです。
新型コロナウイルスの検査としては、PCRのターゲット3ヶ所のうちの2ヶ所だけでも引っかかれば陽性であることはわかるので、PCR検査で新型コロナの診断ができなくなったわけではありません。
ただ遺伝情報(塩基配列)を詳しく調べなければ、オミクロンなのかデルタなのかはわからなくなっているということです。

——日本では遺伝情報まで詳しく調べる余裕がないから、BA.2がどれぐらい広がっているかがわからないのですね。
日本では第6波が始まる直前まではオミクロン疑い例については全例調べていたのですが、6波が始まってほとんどオミクロンに置き換わったことがわかったこともありやめました。
そして日本では欧米のように3ヶ所を調べるPCR検査はほぼやっていません。ターゲットを基本的には2ヶ所に絞ったものなどを用いていて、スパイク遺伝子やその他の遺伝子の違う場所を見ています。だからこれまでも日本で行われているようなPCR検査の方法だけではオミクロンなのかデルタなのかは判別できていませんでした。
——日本では遺伝情報をかっちり調べないとBA.2はわからないわけですね。だから国立感染症研究所が調べて、1月30日までに47例しか見つかっていない。
実際はこの47例というような実数を出すことそのものでは感染者数はわかりません。標本調査(サンプルの検査)をして何%がBA.2かという調べ方で全体での割合などを推測する方法しかありません。その値を見てBA.2がかなり増えてきたら、市中でもBA.2が広がっているなという評価になるのだと思います。
——感染研からは割合がまだ出されていません。
どの時期(期間)に、どこ由来のサンプルを何例解析し、何例がBA.2であったか数値全体がわからないと読み解けませんね。そこの統計が出てこない限りは、日本の広がりについてはまだなんとも言えません。
置き換わり、デンマークでだけ速いのはなぜ?
——ところで、これまでのオミクロンよりも伝播性が高いのであれば、オミクロンがデルタに置き換わったようにあっという間に置き換わる気がするのですが、今のところデンマークしか置き換わりは進んでいません。これはなぜなのでしょう?
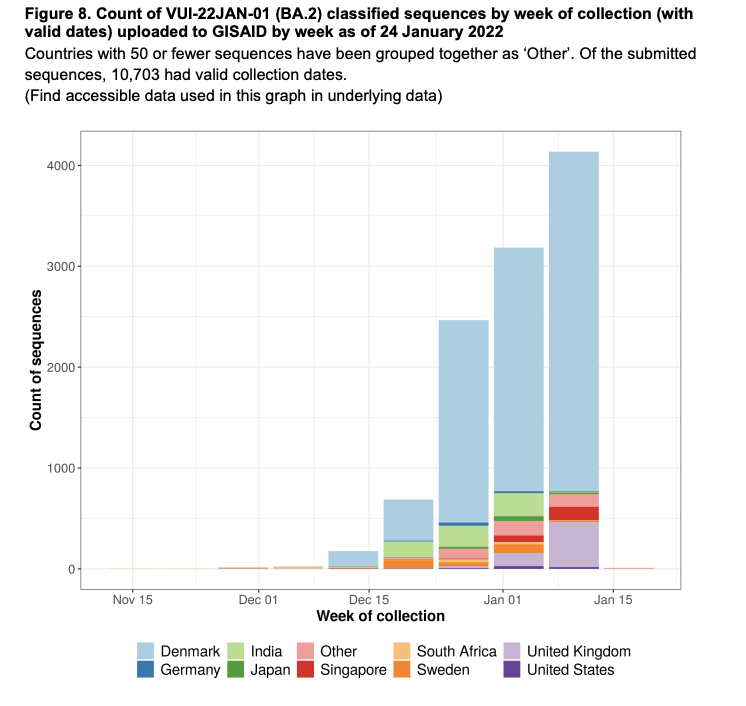
デンマークでは感染しやすい人口が、全体の人口と異なる性質を持っていることで「創始者効果」が出ていた可能性もあります。
例えばデンマークで流行を起こしている人口がいます。例えば若い人とか、老人ホームなど広がりやすい場所に突然BA.2が入ると、ワッと広がる。そこを見ている可能性もあるということです。
またBA.1とBA.2は違うとはいえ近いので、BA.1に既にかかった人は免疫ができている可能性があります。そうするとまだ感染したことのない人の間でワッと広がった可能性もあります。
デンマークはBA.1に既に感染した人が多い国でもあるので、残りの人に感染した割合を見ている可能性もあります。
このようにいくつか考慮しなければいけないこともあって、デンマークで特にBA.2の流行の広がりが速いことについて明確な説明をするのは現時点では難しいです。他の国でももう少し広がってくると、実際の広がりやすさはもっと正確に分かるでしょう。

これはイギリスの新型コロナの様々な変異体別の流行の状況を見たものです。横軸は時間で、縦軸は累積患者数です。緑はオミクロンのBA.1ですがデルタと比べて感染拡大のスピードはすごく速いことがわかります。曲線の立ち上がりが急です。
一方、黄色の点線はBA.2ですが、BA.1と同じぐらいのスピードで上がってきています。増え方としてはBA.1と同じぐらいでしょう。
イギリスでも、どの程度BA.1とBA.2の差があるかはまだ評価中の段階です。このレポートの文章では伝播性は上がっていると指摘していますし、今後BA.2に置き換わる地域も多くなるでしょう。
その伝播性の差が大きければ大きいほど早く置き換わるのですが、このグラフを見る限り、それほど大きな差はないようにも見えますよね。
どちらもこれまでの変異体に比べたら相当速く広がりやすいとわかるだけで、そう簡単には置き換わらないかもしれません。
日本で拡大する可能性は?
——気になるのは日本への影響です。今後、広がる可能性はありますか?
広がると思います。既に47例も見つかっているということは、すでに数としてはその数十倍、数百倍は感染者がいてもおかしくない。
伝播性はBA.2の方が高いと言われているのですから、これだけ日本でBA.1が流行っていることを考えると、同じ環境に入ってくれば、BA.2の方が広がりやすい。日本でも置き換わりが進む可能性は高いです。
BA.1より伝播性が上がっているのは確かです。それよりもワクチンが効くかどうかがわかっていないことの方が要警戒かもしれません。
日本での感染対策は?
——そうすると今のところその特徴がはっきりとわかっていない状態で、日本はどういう対策を打つべきなのでしょう?
結論から言うと、個人の予防策に変更することはない、ということになります。個人レベルの対策は3密の回避や、基本予防策の徹底、ワクチンをうてるならうった方がいいということです。
今のところ伝播性が上昇しているといっても、例えば突然、ものすごく空気感染する割合が高くなったとか、接触感染が増えたとかは報告されていません。

ただオミクロンBA.1はデルタよりも環境中の物質の表面に残っている時間が長いなどというデータも出始めていて、接触感染は多少増えるのかもしれません。ただ実験上は差があっても、現実世界では対策を大きく変えなくてはならないほどの差はないと思います。
だから基本的に対策は変わらない。ただし、心構えは変えなければいけない。
デルタに比べたらBA.1は病毒性は下がっていますが、BA.2でまた少し上がっている可能性もある。状況がわかるまであまり舐めてはいけないでしょう。
また、オミクロンが出始めた時からですが「ワクチンを接種しているから安全」という考え方は変えなくてはいけません。ワクチンによる感染予防効果と発症予防効果はかなり下がっているので、より注意しなければいけません。
でもそれは心構えの問題で、実際の行動を変えるべきかと言えば違います。しっかり対策し続けている人はそのままでいいし、人との接触が多い人は今は流行期なので接触機会を減らした方がいいという結論は変わりません。
国としての対策も変わりません。既にオミクロンは入っているので、変えても意味がないでしょう。
——3回目接種の推奨具合も変わらなそうでしょうか?
BA.1については3回目接種をした方が確実に効果が上がると断言できます。だから接種した方がいい。
しかしBA.2については、スパイクタンパク質の変異箇所が違うので、どれぐらい効果が下がっているかがわかりません。BA.1に似ているので、デルタよりは効かなくなっていることは推測されます。
——今、言えることとしては、基本的な感染対策を改めて徹底するということですかね?
知識として持っておいてほしいのは、BA.1とBA.2は近いので、「ステルスだ」という言葉に煽られたり、過度に恐れたりする必要はないということです。正確な知識を持っていれば、BA.1であってもBA.2であっても対応は一緒だね、ということがわかると思います。
流行が激しい現在、基本的な感染対策を改めて徹底するということが非常に重要です。
変異はこれが終わりではない
変異ウイルスについては今後もまだ新しいものが出てきます。デルタにさらに変異が入ったものも今、さらに出てきています。
デルタは世界中で流行り過ぎたので、変異がどんどん入ってきています。注意しなければならないのは、伝播性が上がっていないか、病毒性が上がっていないか、ワクチンが効きにくくなっていないか、などですが、大きく性質が変化したものはまだ見つかっていません。

ただこれほど変異がたくさん出ていると、今後いつ、大変な性質を持ったデルタのひ孫や玄孫のようなものが出てくるかはわかりません。それを防ぐためにも、流行自体を抑えた方がいいのです。
——オミクロンに続く、また別の名前のついた変異体が出てくることも考えられるわけですね。
そうです。どこの系統から突然何が出てくるかわかりません。先は読めない。世界中で流行が続いている限り、ある日突然、変なものが出てきても驚きはしない。
——だから一つひとつの変異に一喜一憂していないで、性質を見極めて淡々と対処することが必要なのですね。
そういうことです。流行を抑えていくと変異ウイルスが出てくる確率は抑えられますが、それも確実ではありません。「ゼロコロナ」はあり得ず、「ゼロ変異ウイルス」もあり得ません。
——収束はしばらく期待できなそうですかね。
可能性はゼロではないですが、流行については新しい変異ウイルスがでたときにワクチンが劇的に効いて、かつ病毒性が低くて、と人間に有利な条件がいくつか重ならなければ難しいですよね。
ワクチンを開発している人たちも、ワクチン戦略を考えるWHOの人たちも、今回のオミクロン出現で相当絶望的な気分になったと思います。
オミクロン専用のワクチンも治験が始まりましたがいたちごっこです。だから以前お話しした、あらゆる種類のウイルスに効果がある「ユニバーサルコロナワクチン」がなおさら重視されています。
もしくは基本的予防策をさらに広げる施策など、ワクチンだけに頼るのではなく、他の手段なども考えて流行を抑えていくことが必要だと思います。
【峰宗太郎(みね・そうたろう)】米国国立研究機関博士研究員(病理専門医)、薬剤師、博士(医学)
京都大学薬学部、名古屋大学医学部、東京大学大学院医学系研究科卒。国立国際医療研究センター病院、国立感染症研究所等を経て、米国国立研究機関博士研究員。専門は病理学・ウイルス学・免疫学。ワクチンの情報、医療リテラシー、トンデモ医学等の問題をまとめている。
新型コロナウイルスについても積極的な発信を続けており、この感染症やワクチンに関する正確な情報を届けるプロジェクト「こびナビ」の副代表として運営に関わっている。


