世界各国で新型コロナウイルスの感染拡大が続く。12月以降、イギリス、南アフリカなどでは感染力が高い可能性のある変異株も見つかった。
感染力がより高い変異株が生まれるという現象は日本でも起こり得ると、国立感染症研究所の脇田隆字所長はBuzzFeed Newsの取材に語った。
ウイルスの変異とはどのようなもので、日本ではどのように対策を講じているのか。
このまま感染拡大が続けば、日本でも

ーーそもそも新型コロナウイルスの変異とはどのようなものなのでしょうか?
ウイルスの変異というのは一定の割合で起きるものです。新型コロナウイルスは他のウイルスに比べれば変異のスピードは遅く、おおよそ2週間に1度のペースでランダムに変異します。1年では24回ほどです。
その中でウイルスにとって優位な変異、つまりウイルスが生き残るために有効であると考えられる変異はそれほど多くはありません。
ーーウイルスが蔓延することは、新たな変異を生み出しやすいと言えますか?
はい。感染が広がり、感染者が増えるほど、こうした変異は生まれやすくなります。
流行の初期には、それほど優位な変異は起きません。ですが、感染が広がると、人間の免疫に負けないようなウイルスや、より感染しやすいウイルスが生まれてきやすいとされています。さらに抗ウイルス薬が使用されるようになると耐性変異が生まれたりします。
ウイルスというのは感染させる力である「感染性」が強くなるほど生き残りやすくなります。一方、死亡率や重症化率など「病原性」が高くなるほど、ウイルスは生き残ることが難しい場合が多い。重症者は動き回れませんから。

2003年に発生したSARSの場合、病原性が高かったため、多くの感染者は広範囲に動くことはなく、今回の新型コロナウイルスほど様々な地域へと広がることはなくパンデミックになりませんでした。
一般的には新たなウイルスの感染が広がり、感染性が強くなると、病原性は逆に減り、死亡率や重症化率は下がると言われています。これが「弱毒化」と呼ばれる現象です。
しかし、新型コロナウイルスはそもそも無症状や軽症でも一定のウイルス量を排出する場合があり、感染性が高いウイルスです。その代わり、SARSなどと比べると高齢者や持病がない人の重症化率は低く、病原性は低い。無症状者や軽症者は感染した自覚がないままに感染を広げてしまう。
このまま流行が拡大して、多くの人が新型コロナに感染し続けた時、より多くの人へ感染させる力を持つような変異が起きることも考えられます。しかし、その時に「弱毒化」はおこらず病原性はそのままであることもあり得ます。
いま最も重要なことは日本においても感染を広げないように対策を徹底することです。
イギリス、南アフリカ、ブラジル、そしてアメリカと世界各国で同時多発的に変異株が発見されています。流行が拡大している地域では、どこでも変異株は生まれる可能性があると考えるのが妥当です。
日本でも感染拡大がこのまま続けば、今後、感染性や病原性に変化が見られる変異株が生まれる可能性はあります。
変異株、感染力が「1.7倍」は本当か?
ーーイギリスの帰国者から検出された変異株、南アフリカからの帰国者から検出された変異株、それからブラジルの帰国者から検出された変異株と、日本国内でもすでに確認された変異株があります。それぞれについて、現段階で言えること / 言えないことを教えてください。
変異株が検出された検体は全て、国立感染症研究所で現在分析しています。
ただし、それらの変異株が本当に感染力が高いのかといったことは、まだ確かではありません。それを解明するために感染研の病原体研究部のスタッフが現在検証を進めているところです。
イギリスでは変異株が流行の主流となっているとされています。ですが、この流行するウイルスの株の入れ替わりは感染力が高くなったことだけによるものかはわかりません。
日本では当初、武漢から流入した株が広がりました。しかし、その後、ヨーロッパから流入した株が主流となり、現在では1度目の緊急事態宣言が解除された頃の東京の繁華街から広がった株が主流となっています。
国内でもこうしたウイルスの株の入れ替わりはおこりました。しかし、入れ替わったウイルス株の感染力にはそれほど差がないと考えています。
そのため、イギリスなどで確認されている変異株の感染力が本当に以前のものと比べて高いのかはしっかりと検証する必要があるでしょう。

ーーイギリスのボリス・ジョンソン首相は「もしかしたら」「エビデンスはまだない」と前置きした上で、変異株の感染力は1.7倍である可能性を発表しています。この点についての見解を教えてください。
あの数字がどれほど正確かはわかりません。イギリスの感染状況を分析した疫学的な情報から1.7倍という数字が推定されたのだと思います。
ですが、疫学的な情報だけでは、その変異株が本当に感染力が強いと証明されたとは言えません。この「1.7倍」という数字は慎重に評価する必要があります。我々も科学的な検証を進めています。
一方で、彼があのような発表をしたのは、イギリス国内で新型コロナが急速に感染が広がっているという事実があったためだと考えられます。より強力な取り組みが必要であるとし、ロックダウンを打ち出す中での、発言であったことにも注意すべきです。
ーー日本では感染力「1.7倍」という情報が一人歩きしてしまったようにも思えます。
誰もがわからないものへの不安を抱きますよね。ひょっとしたら、2020年1月の流行の最初の振り出しに戻ってしまったのかと感じた方もいるかもしれません。
ですが、基本的な感染の様式が変わったわけではありません。今まで通り、メインの感染経路は飛沫感染であると考えられています。
突然、変異株が空気感染するようになったわけではないので、必要な感染対策は手洗い、マスク、ソーシャルディスタンス、そして3密の回避であることに変わりはありません。
変異株のリスク評価を担うのは、昨年生まれたチーム

ーー感染研は12月22日の段階でイギリスの変異株に関する最初のリスク評価を公開しました。その後も定期的に発信を続けていますね。
実は感染研ではこれまではこうしたリスク評価に十分なリソースを割けずにいました。感染研は基本的に病原体の研究と疫学の研究という2つの役割を担う組織です。
そのような中、昨年、「感染症危機管理研究センター」という研究部門を新設し、病原体の情報や疫学の情報を集約させてリスク評価を行うことができるよう体制整備を進めてきました。
感染症危機管理研究センターの活動は、感染研内だけでなく国内外の情報から、そのリスクの分析と評価をおこない、リスク管理のための提言もするといった活動です。また、今後はリスクコミュニケーションも担当します。
感染状況に関する情報はこれまでも、厚労省のアドバイザリーボードなどが様々な情報を評価し、発信してきました。そういった役割の一部を感染研が担い、日本の感染症対応能力の底上げを目指しています。
政府も様々な形で日本全体の感染症への対応能力を引き上げようと努力している。国立感染症研究所も、そうした狙いのもと機能強化を進めています。
ーー変異株に関するリスク評価も、感染症危機管理研究センターの役割なのでしょうか?
そうです。この危機管理研究センターが設置され、機能し始めたことによって様々な情報の分析や発信をこれまで以上にスピーディーに行うことができはじめています。
これまで、分析はしていたけれども発信できていなかったような情報も多くありました。
情報を届けるところまでの流れが整備されてきたと感じています。
「全体の10%をゲノム解析」は多いと言えるのか?

ーー現在、日本では感染が確認された人のうち10%ほどのウイルスについてゲノム解析をしている状態です。この10%という数字は多いのでしょうか?それとも少ないのでしょうか?
そもそも、ウイルス排出量の問題から感染が確認されたすべての人のウイルスをゲノム解析することはできません。
PCR検査などで陽性と判定されたとしても、ウイルスの排出量は少ない方がいる。ゲノム解析をするためには一定以上のウイルス量が必要なため、根本的に解析不可能な例があります。
感染研では現在、全国から送っていただいた検体については全てゲノム解析している状態です。それが全体の10%程度となっています。
ーーゲノム解析を行うことでどのようなことがわかるのでしょうか?
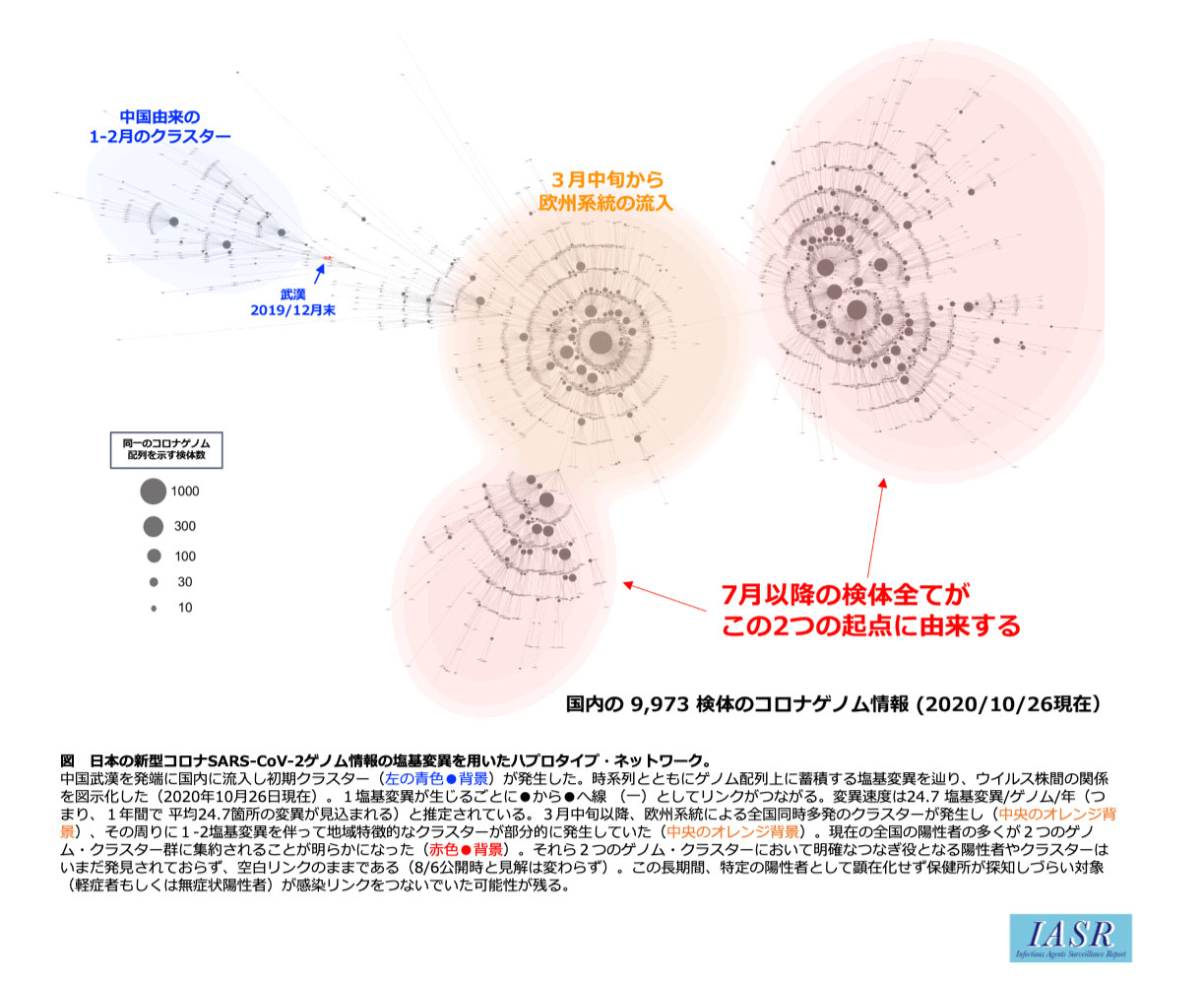
ゲノム解析によりウイルスの親子関係を明らかにできます。現在のところ、日本国内に感染拡大しているのは緊急事態宣言後の東京から広がったウイルスであることが分析の結果わかっています。
また、近隣で発生したクラスターであっても、ゲノム解析をすることで、それぞれ別の場所から持ち込まれたウイルスであることがわかるケースもあります。
さらに、国内で流行しているウイルスが海外から流入したものであるかどうかといったことを判別することが可能です。
感染研では国内で感染拡大した当初からこうした分析を続け、これまで3つの論文を発表しています。ここまで継続的にゲノム解析に取り組んでいる国は少ないと思います。
ーー以前、分科会後の会見ではイギリスも日本同様、全体の10%をゲノム解析しているという話がありました。ですが、感染が急速に広がるイギリスと、世界的に見れば感染者の少ない日本では解析している絶対数には大きな差がありますよね。
イギリスと日本ではスケール感は違います。イギリスの場合は政府機関や様々な大学がコンソーシアムを組んで、このゲノム分析に当たっていますが、日本は感染研に集約しています。
その上で理解していただきたいのは重要なことはどれだけの数をゲノム解析するかということだけではないということです。
変異をモニタリングするために解析するのか、現在主流となっているウイルスの株を知るために解析するのか。また、疫学的な情報をひもづけることにより、クラスター解析に役立てるのか。ゲノム解析を何のためにおこなうのかがより重要です。


