「自己管理ができない」「だらしない」ーー。
そう蔑まれがちな「生活習慣病」やその予備軍の患者たち。

その見方を後押ししてきたのが、個人が生活習慣を変える努力で体調が良くなることを前提とした「生活習慣病」という言葉や、「メタボ健診」だ。
昨年はメタボ健診の効果を否定する論文も立て続けに出され、OECD(経済協力開発機構)からは、廃止も提言された。
なぜ海外では生活習慣への介入が効果的でないことがわかっていた時に、日本は無駄な政策を導入し、それを維持しているのか。
「生活習慣病」という言葉の撤廃を呼びかける論文を連続して出している東京大学大学院行動社会医学講座教授の橋本英樹さんに聞いた。
糖尿病患者に貼られる負のレッテル、スティグマ
ーー米国の約1万2000人 の患者を対象にした調査で、1型糖尿病の患者の70%が、2型糖尿病患者の52%がスティグマ(負のレッテル)を感じているという研究を紹介されています。責任や自制力が欠けていると見られ、医療保険制度の負担になっていると非難され、排除や差別を恐れる余り受診を控える問題があることも指摘されています。
日本でも糖尿病学会のアドボカシー委員会で同様の調査をやると言っていましたので、日本でも同じような調査結果が出ると思います。
ーー以前、スティグマ論について熊谷晋一郎先生に取材した時、「意志の力や努力によって乗り越えられる属性であると誤って信じられている属性はスティグマを貼られやすい」と紹介されていました。依存症や肥満を例に挙げられていて、なるほどと思いました。
日本語だと「属性理論」とか「帰属理論」と言いますね。これは社会心理学で実証研究もされていることなので、確立されている理論です。
日本人だけでなく、人間は皆そのようにしがちです。ある意味、人間の本質なのです。
なぜこういうことが起きるかというと、何かまずいことが起きて、それがその人個人に特別な理由なのか、自分にも及ぶ普遍的な理由なのか考えた時に、普遍的だとしたとたん自分の存在が脅かされるからです。
「奴らは特別だから罰せられる。でも私たちはそうではない」と、彼らとの間に線を引くことで精神の安寧を図るのは人間の悲しい性なのです。
糖尿病は遺伝的素質があって、条件がそろえば誰でも発症します。年を取ると出やすくもなります。肥満だけの問題ではないのです。今後、80代で増えていくこともシミュレーションされています。
その時に、だらしない一部の例外者がなるものだと考えていると、対策を間違えます。
ものすごく肥満で、ずっと食べてばかりという人も一部いますが、そういう人がどんどん増えていくことはありません。普通に過ごしていて、ある日、糖尿病と診断される人がほとんどです。でも、そういう人たちは自分がそんな危険にさらされているとは感じない。
この現象は「予防のパラドックス」と言います。
本来、予防しようと思ったら、ハイリスクの一部の人だけでなく、ローリスクのたくさんの人に予防してもらう方が効果が高い。でもそういう人たちは予防しようという認識もないので進めにくい。
ーーポピュレーションアプローチ(広く全体に網をかけた対策)をしなければいけないのでしょうか?
まさにポピュレーションアプローチを唱えたジェフリー・ローズの本に「予防のパラドックス」は書いてあります。ポピュレーションアプローチをただやれば、予防のパラドックスにぶつかって、効果がなくなると書いてあります。
ーー全体に予防対策を呼びかけても、「自分には関係ない」と思っている人は本腰入れて取り組まないから意味がないということですか?
その通りです。
だから、みんなに情報を渡すだけではないアプローチを考えて、環境をいじって、誰もが知らないうちに予防に取り組めるようにする考え方が出てきています。
また、望ましい行動をとれるよう人を後押しする環境を整える「ナッジ」というアプローチも盛んに行われていますね。
メタボ健診、効果を否定する論文が続々 「無駄なものに金、人、時間をかけている」
ーーそういう考え方が広がっていたにもかかわらず、日本でメタボ健診が導入されたのはなぜなのですか?
2008年に老人保健法が改定され、高齢者医療確保法ができて、特定健診ができました。
これができた理由はかなり政治的です。健診で医療費が抑制できるという夢を見せさせないと、財務省から医療費の上限をかけられそうだったのです。
当時の厚生労働事務次官が、財務省を説得するために医療費を抑制する政策として打ち出しました。この制度を導入すれば、医療費抑制が中長期的に見込めるということで、今に至っています。
ーーしかし、昨年はメタボ健診に明確な効果が見られなかったことを示す論文が相次いで発表されました。
津川友介氏たちがJAMA(米国医師会誌)に出した論文と、医療経済研究に出た関沢洋一氏たちの論文があります。
ーー妥当だと思われる内容でしたか?
やっとやってくれたなと思いました。最初から効果がないことはわかっていたことですから。やる前から無駄だとわかっていたのです。
ーーしかしこれが出ても、見直しの議論が起きていません。
一度動くと、これで健診会社や検査会社がものすごく利益を得ていますから、一度利権が動いてしまうと止められません。
ーーメタボ健診も、個人の努力でどうにかしようという意味では、糖尿病の対策と同じですね。
同じです。結局は格差だけが広がったと確認しています。がんその他、メタボに関わる病気について、平均で死亡率は下がったのですが、学歴による健康格差は全て広がっています。うちの研究室で論文を出しました。
ーーメタボ健診の効果を否定する論文を見ると、健康にもプラスにならないと言っていいのでしょうか?
全体的な底下げには効果がありますが、格差を解消するという意味では効果はありません。平均的な底下げ効果についても、投資しているほどの効果は見られないということです。
さらにとどめを刺すならば、一昨年、OECDからも特定健診はやめた方がいいという提言が出ています。
ーーそれなのに続行している。
上げた拳は下げられないのでしょう。
ーー無駄なものに金をかけているわけですね。
もちろん無駄なものに金をかけているのも問題なのですが、一番心配なのは、金よりもこれに注いでいる労力です。自治体が「健康づくり」というと、特定健診の受診率を上げることに血道を上げているのです。
ただでさえ色々な仕事をやらなくてはいけない自治体の取り組みを歪めています。
もっと他に優先すべきことがあります。虐待問題とか、シングルマザーや社会的な孤立状態になりやすい人たちへのアプローチなど、もっと他のところに人、もの、金、時間を割いた方がいい。
無駄なことに限られた資源をかけすぎています。
80年代には海外では見直されていた「生活習慣病」という考え方
ーー先生が立て続けに、「生活習慣病」について書いた論文を読んで驚いたのは、当初、アメリカでは真逆の発想で導入されたという事実です。1950年代から60年代にかけて公民権運動が活発になった時に、自由主義思想の広がりと共に広がったと書かれていますね。
生活習慣病概念は自由主義的自己決定権意識と結びつくことで、自らの将来を自らの力で変えることができるという「健康版アメリカンドリーム」として米国の市民・政府・科学者の間で広く受け入れられたのである。(『糖尿病プラクティス』38巻2号)
元々は、「生活習慣病」は、「専門家に縛られず、自分で自分の未来を切り開く」というアメリカンドリームだったんです。当時の発想としてはすごく良かったし、その考え自体は今後も活かすべきだと思います。
ーーそれは医師・患者関係を支配していたパターナリズム(父権主義)からの転換という意味ですか?
その通りです。患者の自己決定により、自分で自分の健康を作っていけると、専門家の呪縛から解かれたのです。それまではお医者さんの言うことを聞くしかなかった。一人一人が自分で未来を切り開けるという夢でした。
ーー1961年以降に発表された米国の大規模な追跡研究「フラミンガム研究」で喫煙などの生活習慣が心臓病などの原因になるということが知られ、70年代からは介入研究が始まったわけですね。ところが、80年代に出てきた報告では思うような結果が得られなかった。
トップレベルの医学誌で、実は生活習慣への介入は死亡率にあまり変化をもたらさないという報告が次々に出されました。「それはなぜだ?」という問いに対し、二つの方向性の議論が起きました。
一つは介入の規模が小さ過ぎて結果が見えなかったという議論。もう一つが、人の生活習慣は、知識や意識だけで左右できない他の要素があるのではないかという議論です。つまり環境の影響です。のちに「健康の社会的決定要因」という概念につながる源泉がそこにありました。
個人だけではなく、個人を取り巻く社会や文化など環境の影響を考える発想を持たないと、個人の頭の中だけを変えるだけでは限界があるという論文が出たのが1988年です。
社会のあり方に左右される個人という考え方から行動の問題を捉えなければいけない。その点で「生活習慣病」という考え方には限界があるという意見がその前後から国際的に広がってきました。
WHOは1986年にオタワ会議を開き、ヘルスプロモーションの定義ができたのです。
オタワ宣言では、人が自分の健康という資源を自分で開発することができるように、知識と環境、法制度などを用意する。つまり環境を整備することがヘルスプロモーションなのだという定義です。
当時、明確に、個人を取り巻く環境を整備することの必要性を示したのはすごいことです。
日本はなぜ「生活習慣病対策」に逆行したのか?
ーーしかし、日本でその後、生活習慣病対策が強く言われ、「メタボ健診」が導入されました。日本ではオタワ会議の精神は広がらなかったのですか?
日本でもやっている人はいました。私の2代前の教授の園田恭一先生は元々コミュニティ社会学をやっていた人で、コミュニティの重要性をわかっていました。
しかし、公衆衛生学や疫学の世界では全く触れられませんでした。当時は、個人の生活習慣を病気の原因とする疫学が花盛りだったのです。
ーー逆に日本では「生活習慣病」対策が注目されていく。
「成人病」という言葉から「生活習慣病」に公式に切り替えられたのは1996年です。
「生活習慣病」対策が始まったのは2000年の「健康日本21」です。アメリカで1990年に出た健康増進の10年計画「ヘルシーピープル/HFA(Health for All) 2000」を真似して日本版を作ったのです。
生活習慣病の一次予防に重点を置き、9分野(食生活・栄養/身体活動・運動/休養・心の健康づくり/喫煙/飲酒/歯の健康/糖尿病/循環器病/がん)について数値目標を定め、国民健康づくり運動を推進しました。
厚労省の健康局には、「生活習慣病対策室」が「健康日本21」の担当部署として作られました。
ーーオタワ宣言では社会環境を整備しようという方向が打ち出されていたにもかかわらず、日本では個人の努力で生活習慣を変えようという方向が打ち出されたのはなぜでしょう?
真似した米国のヘルシーピープル2000がそうだったからです。この計画には「健康の社会的決定要因」という概念が入っていない。環境を変えるには政府がかなり動かなければいけませんが、それを共和党は許さなかったのです。
生活習慣病は個人の責任で、個人がなんとかできるという考え方は、共和党の考え方に近いです。だから当時、アメリカで広がったのです。
ーー日本でなぜそれが広がったのですか?
最大要因は、医療費の増加をどうにかしなければいけないという話と結びついたからです。要するに日本で「生活習慣病対策」を取り入れた動機は、元々新自由主義だったのです。
「健康の自己責任論」なぜ日本で推し進められた?
ーー特定健康診査・特定保健指導、いわゆる「メタボ健診」が始まったのは2008年4月からです。その前から着々と、健康の自己責任論は国内で推し進められていたのですね。
1990年代からそうです。
ーー海外では今、「生活習慣病」はあまり目を向けられていないそうですね。
「生活習慣病」(life style disease)という用語自体、すでに国際的に見れば使われなくなっています。
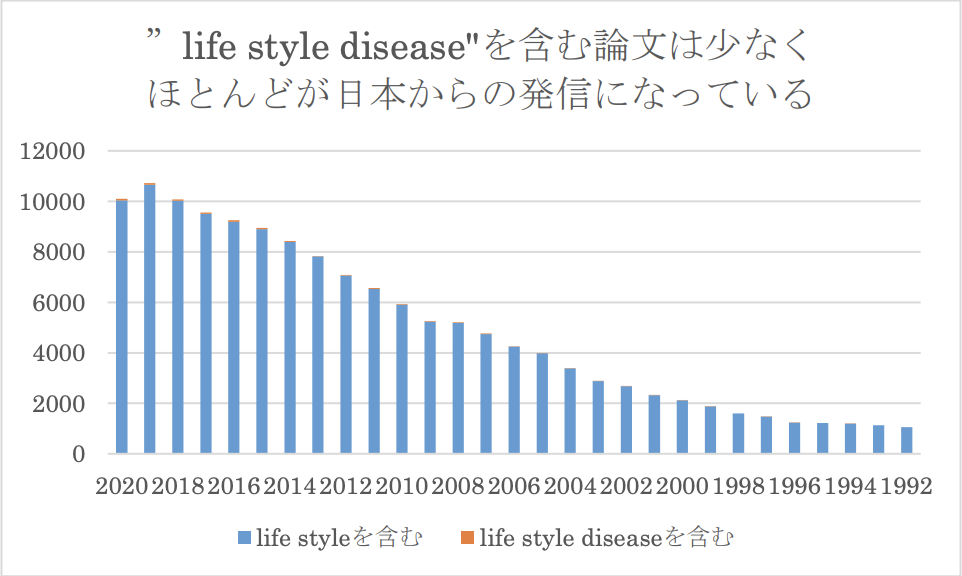
医学論文の検索サイトPubmed で検索すると、「life style」 を含む論文は年々増えていますが、「life style disease」という言葉を用いている論文は589本(0.5%) に留まります。しかもそのうち391 本は日本の施設か日本人が書いた論文でした。つまり「生活習慣病」は日本だけのローカルな方言となっているのです。
ーー海外では、大規模な研究結果によって健康の自己責任論は見直そうという動きが1980年代から広がっていたにもかかわらず、日本は反対方向に突き進んだ。
海外でもそんなにきれいに見直しが進んだわけではないです。健康の社会的決定要因という概念は、アメリカでは全く流行らず、政策にも取り入れられませんでした。
民主党の中でもよほどリベラルでないとあの概念は受け入れられない。ましてや共和党には全く受け入れられなかった。
ーーヨーロッパだけだったのですね。
ヨーロッパの中でも健康の社会的決定要因を政策に盛り込めたのはイギリスだけです。イギリスでの公式な場で取り上げられたのは、1998年に「健康の社会的決定要因 確かな事実(Solid Facts)」というWHOの報告書が出てからです。当時のブレア政権が本格的に取り組みました。
この研究を率いてきたのは、ロンドン大学のマイケル・マーモット教授で、ブレア政権のアドバイザーになりました。残念ですが連立政権になってからこの概念は外され、マーモット教授も政府系の諮問委員から全て外されました。
ーー健康政策は、見事に時の政権の思想に左右されてしまうわけですね。
そうです。やはりサッチャリズムとレーガノミクスの影響は大きい。社会格差が広がるにつれて、「健康格差」が目に見えるようになってきたので、社会の注目を浴びるようになった。
日本の場合、2001年からの小泉政権あたりではっきり見えるようになりました。そういう意味で政権の思想の影響をすごく受けるテーマです。
「生活習慣」は人生を豊かにするための道具 目的ではない
ーー時の政権の政治的な思想に左右されて生活習慣病対策はたてられてきたことがわかります。科学者としては、今後どのようなアプローチに変えていくべきだと考えているのでしょう?
まず、糖尿病に関しては、治療を受ける側が受けやすい環境をどう整えるかが大事です。つまり自分を大切にしながら社会生活ができるようにすることです。
今は、糖尿病の患者として生き社会人として生きることを諦めるか、社会人として生きるために糖尿病患者として人生の質を下げるか、の2択のようになっています。
ーーどっちも苦しい。
もっと多様な職場の関わりや地域の関わりが必要で、それを制度で支える必要があります。例えば就労の場で、治療を受けることが就労上不利にならないように最低限の保障をする。
ただでさえ労働人口は減っているので、どうやってうまく働き続けてもらうか考えないと、企業側も持続できなくなっています。
例えば、そういう人を雇ったことを企業の評価につなげる健康経営の指標を作る。これから65歳から75歳の人材をどう使うかは、企業の生き残り戦略に影響を与える重要な課題です。
ーー「生活習慣病」を廃止して、どういう名前に変えるべきですか?
元々あるのです。「非感染性疾患(Non-communicable diseases、NCDs)です。国際的にはこれで通る公式用語です。「生活習慣病」と公式な場で使っているのは日本だけです。
ーーただ、個人が運動したり、食事を考えたりという努力は今後も病気のコントロールにおいて必要なわけですね。
もちろんです。それを個人がやることは重要ですし、それをやることで個人がより良い生活を送ることができるのが目標です。目的と手段を履き違えないことです。あくまで生活習慣の改善は、手段であって目的ではない。
そうしないと医療費の抑制とお国のために自分の身を滅ぼして、生活習慣を良くする人間になってしまいます。
こうした病気の背景に社会環境の問題があるということはメディアも取り上げにくいのでしょう。そこに悪者が見えにくいからです。政府か患者か医者が悪いとならないと記事にならない。
ーー今までは患者が悪いとしてきたのですね。ただ、特定健診で無駄遣いを続行しているのは明らかに政府の問題ですね。
撤退する判断をしなくてはいけないのにしていないのは、政府が悪いと言っていいでしょうね。
ーー糖尿病や高血圧などに向き合う一般読者に伝えたいことは何でしょう。
生活習慣は自分の未来を変えるいい道具であることは間違いありません。ただ、その道具に縛られないでほしい。あくまでこれは人生を豊かにするための道具に過ぎなくて、私たちは生活習慣そのもののために生きているわけではありません。
中にはその道具を使う環境が整っていない人がいるので、道具のせいでそういう人たちを疎外しないでほしい。
「生活習慣病」という言葉は、人々の健康と社会生活のあり方をねじ曲げて伝える良くないレンズだと思います。
【橋本英樹(はしもと・ひでき)】東京大学大学院行動社会医学講座教授
1988年3月、東京大学医学部卒。同大学内科勤務、帝京大学医学部講師、東京大学医学部附属病院特任教授など経て、2012年から現職。 専門は公衆衛生学、健康科学、社会格差による健康影響。編著書に『医療経済学講義』(東大出版)と『社会と健康』(同)。

