新型コロナウイルスの対策緩和が進む中、日本は第9波に突入した。
健康被害を最小限に抑え、医療の逼迫を防ぐため、私たちは今何ができるのだろうか。
引き続き京都大学大学院医学研究科教授の理論疫学者、西浦博さんに聞いた。

※インタビューは4月1日に行い、その時点の情報に基づいている。
マスク着用の効果を手放しつつある日本
——9波がなかなか大変になりそうだということは、前編、中編でわかりました。日本が対策緩和に向かう中、私たちは何ができるでしょう?
まず、これまでとは違う流行状況であることに気づく必要があります。
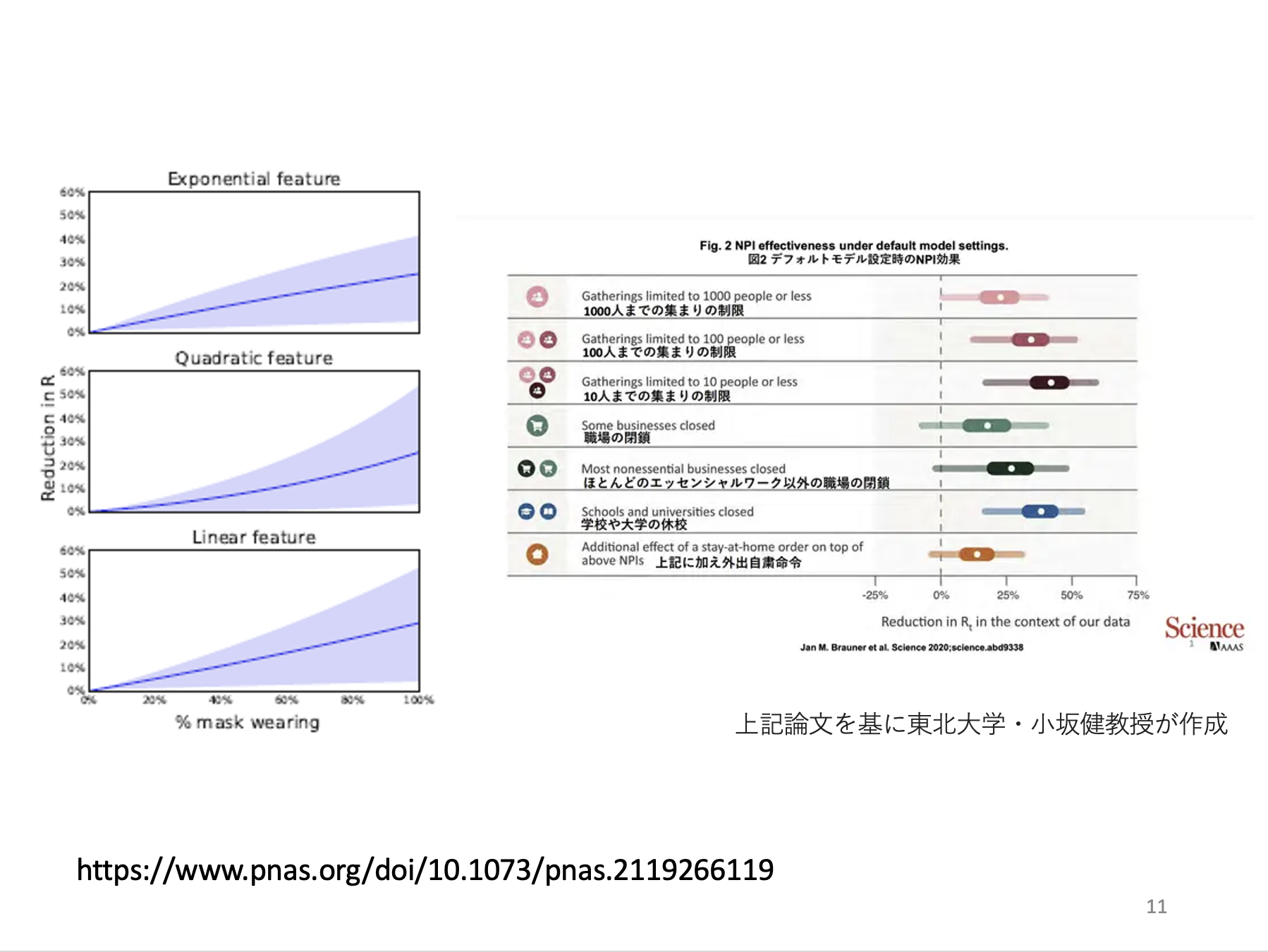
この左のグラフは人口レベルでのマスク着用の効果を示していて、PNASという雑誌に出た論文の推定値です。世界各国の着用率と実効再生産数(※)を元に、横軸は着用率、縦軸は着用率によって実効再生産数を何%下げていたか、3つのモデルで見ています。
※一人の感染者あたりの二次感染者数の平均値。1を超えると感染拡大し始める。
100%着用していると、何もしていない時よりも3割ぐらい実効再生産数が落ちることが示されています。
日本では85%ぐらいの着用率だったので、2割強落ちてきたと考えられています。
政府が「マスクを外していいよ」と言っても日本の人は全員はずすわけではない。それでも屋内空間で外す人が若い人を中心に増えています。
着用率が4〜5割仮に落ちるとすると、実効再生産数は少なく見積もっても10%は下がります。これまで2割下げていた効果の約半分を日本では手放しつつあるのです。
日本の緩和のやり方、間違っている
右側のグラフはプラスアルファの対策の効果を見た論文を元に作成した図です。こちらだけ拡大してみましょう。
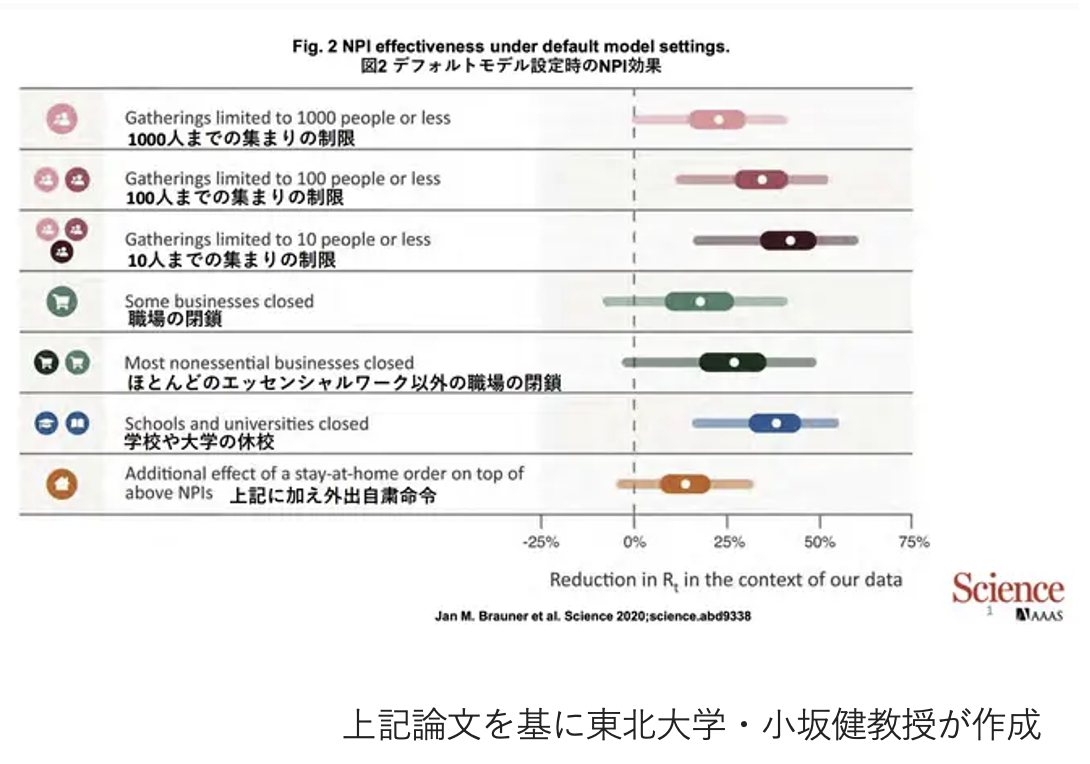
イベントの人数制限や外出自粛をしたり、感染者が増えてきた時に職場の業務を停止したりしたことで、実効再生産数が何%下がるか見ています。
声を出すイベントが再開されるのは喜ばしいことでしょう。僕だってそうです。一方、再開することでこれまで2割以上下がっていた実効再生産数がドンと上がることにつながります。
ドンと上がった再生産数で接触・社会活動をしながら流行が起こるのは、日本では初めての経験です。その状態でこの第9波に突っ込んでいかなければならない。
そもそも緩和のやり方が、日本はリスクに必ずしも基づいて細部を決定していないのです。
これまでのリスクを低く抑えて流行を走り抜けてきたわけですので、緩和は急にやったらその反動がかなり大きくなるのです。緩和が頓挫しないためにも、緩めるのは感染リスクの観点から言えば徐々にやるべきものです。
対策の仕分けをしたり、緩和したりすることには反対しませんが、じわじわ緩和していないのは問題です。
マスクをしたからといって、経済活動は影響を受けません。マスク着用で経済が傷むということはないのにこれをやっているわけですよね。
雰囲気で本来止めなくても良い対策を止めてしまうと、その緩和をすることで再生産数は上がります。
再生産数が上がる方向に一気に舵を切っていることでどんな影響があるでしょう。現在主体となっているオミクロンの組換え体「XBB」への置き換えで感染者は増加し、実効再生産数は1.4倍になります。今、0.9だとしたら1.26になる。
これまではマスクで2割下げられ、イベントで1割下げた上での1.26だったのですが、それぞれの対策をなくしてしまうと、それによって抑えていた再生産数がドンと一気にのしかかってきます。
それによって、感染者数が増えるスピードも上がります。それだけでなく、流行曲線が急激に上がるので、ピークが高くなります。流行のピークが高くなると、入院患者数のピークも高くなります。
——そうすると重症者や死者も増える可能性がありますか?
そうなんです。供給としてのベッド数は減るけど、受容としての患者数ピークが高くなる要素があるわけですから、相当の危機感を持って分析しています。
5類移行で状況を把握するためのデータもなしに
ただ一方で、法制度の移行とともにデータは失われていっています。リアルタイムで状況を知るための観察データの収集がそろそろ終わりを迎えつつあります。
5類移行で感染者数の報告数は週ごとの定点報告になります。週ごとに決まった病院から報告されるのですが、どうしても報告には遅れが出てきます。
入院患者数のモニタリングはこれまで都道府県がコロナ患者を受け入れる病院に補助金を出してベッドを確保してきたのですが、感染者の報告としても医療機関から全数報告されるので集計できてきました。
しかし、これが5類移行で止まります。「この方式の入院患者数や重症者数のモニタリングだけは何らかの形で継続してくれないか」と会議で懇願するように発言したのですが、そうなってはいません。
入院患者は一部の病院で報告しているデータについて別システムを使って厚労省が把握しています。でも僕らや国立感染症研究所は現状でアクセスできないデータです。
——ということは、第9波は流行状況がリアルタイムではわからないまま戦わなければいけなくなりそうなのですね?
その通りです。5類移行というのはそういう判断である、ということですね。死亡者数の把握のリアルタイム性はもっと酷い。人口動態統計を待たなければいけないのですから。速報値でさえ2ヶ月遅れでしか把握できません。
対策緩和による情報不足の問題は深刻です。日本では何をなくすかは、鍵となる対策さえ雰囲気で決められていることも否定できないわけですから
感染した時の欠席期間をどうするかも議論する対象になりそうですよね。学校保健法の規定に基づいて企業も感染者の欠席日数を決めるのですが、学校では発病後7日間としても、仕事ではそれだけ休めないとなったらどうするでしょうか。
そこで雰囲気の問題が露呈するのです。あくまで例えばの話ですが、本当は脱マスクをしていなければ、5日間の欠勤の後で検査陰性となり、その方がマスク着用の上で人混みを避けるなら、などと議論できたのかも知れません。
しかし、先にマスク着用が十分に科学的な議論なしで削がれています。情報分析による決定というものが日本では必ずしも十分でないことには危機感を持っています。
「こういう風にしたら上手く緩和できるよ」という知恵出しも専門家からできなかったのも良くなかったですよね。ただ、ロードマップどころではない状態で決定はなされてきたわけで、なかなか厳しいです。
ワクチンをうち、コミュニティレベルで対策を
——対策緩和の中で迎える9波はなかなか難しい流行になりそうですが、では私たちは何ができるでしょう?
一番大事なのは予防接種をきちんとうつことです。当面据え置きになっている臨時接種(公費で接種)の枠組みの中で、自分の順番が回ってきたら接種することがまず第一にできることです。
その次に、あまりにも感染状況が悪くなった時の措置なのですが、残念ながら5類になり、特措法が適用されなくなれば原則として一切なくなります。
これまでのように科学に基づいてリアルタイムで戦うことはできなくなります。日本はそういう政治決断をしたわけです。
それを知った上で、コミュニティレベルで対策を考えることになります。
これまでは公の機関、特に国がある程度責任を持って感染制御をしてきました。それが個々人の判断に移ったと言われる中で、都道府県や市町村も色々な対策をやめていっています。それでいいのか、と僕は疑問に思っています。
というのも、これからの期間は、都道府県や市町村、あるいはそれより小さなコミュニティでこれまで以上の責任を持って対応することが求められる段階に入ってきていると思うのです。資金が国から出ることはないのですが。
例えば、高齢者施設を考えてみましょう。日本では、大きなマンションを何棟か建てて村のようにしている巨大施設があります。そういうところでも9波ではこれまで以上に感染者が発生し、クラスターが起こるリスクがあります。
9波の流行は規模が大きくなるので、ヘルパーやナース、事務職員など職員が感染を避けて持ち込まないのは難しい状況に変わってきたと言えます。
そういう時はコミュニティレベルで行動規範を作って、みんなで弱者をできる範囲で守っていくことが望ましいと思います。
流行が大きくなれば高齢の軽症患者のベッドはおそらく非常に不足すると思います。今どこの医療機関なら頼み込めば確保できるのかなど、「自分たちの地域は自分たちで守るんだ」という意識変革がないとこの流行を乗り越えられないのではないか。今準備すればまだ間に合います。
地域レベルでコロナ影響をモニタリングする必要性も
——今のうちに準備をということですが、陽性者が目に見えて増えてくるのは4月半ばぐらいでしょうか。
週ごとにこれからは警戒感が上がってくるはずです。数が増えれば、流行拡大のレベルもわかりやすくなると思います。
今、どれぐらいベッドが不足しているかを中央で測るシステムもなくなるので(一部だけが見える状態になるので)、これも地域レベルで把握しなければいけません。
自分たちの県ではこれだけのベッドを持っていると把握した上で、「もう限界だから誰か助けてください」と呼びかけるためにも、現状がわからなければどうしようもありません。
例えばそれぞれの医療機関に電話をかけることも地域レベルなら可能でしょう。モニタリングを独自に行うことも考えなければいけません。
頼りになるデータは限られています。下水データはモニタリングに使えると言いますが、現状までに様々な理由があって下水のデータは一部の例外を除いてオープンデータではなく、広くリスク評価に使われているわけではありません。
現時点で継続的に観察できて一番頼りになるのは、総務省消防庁のデータです。救急搬送困難事例の統計はこれまで通り続くでしょう。あれが高くなった地域が限界を迎えていると考えられます。循環器疾患の人が亡くなるボーダーラインでもあります。
でもそのデータだけに頼るわけにもいかないので、別途、地域でモニタリングをしていただきたい。必要だったら僕ら専門家も手伝います。
データでなく、雰囲気で決める日本

また、僕らは感染者情報収集サイト「メタコビ」という、人に自分で感染情報を登録してもらう仕組みを作ってもいます。リアルタイムで感染状況が把握できて、嬉しいことに第9波の始まりもちゃんと捉えられていました。
もっと登録者が増えればより精密なトレンドを捉えられます。皆さんメールアドレス登録だけでも結構ですのでメタコビのアカウントを作成して下さい。
他の研究者と協力して健康観察アプリのデータを分析する仕組み作りも今、早急に進めています。
東京都は一定レベルのデータを維持しようと専門家と相談しながら移行期間を設けています。そういうのが全くない自治体もあります。流行は一気に拡大するのに、感染動向がある日突然わからなくなる時期がすぐ目の前にあるのです。
日本の流行状況は英国の10〜11ヶ月遅れですが、英国は緩和してエンデミックに向かう中で、ボランティアにPCR検査を受けてもらって人口の中でどれぐらい感染者がいるか把握する「ONSサーベイ」を実施していました。それもこの3月で終了しました。
しかし、それは裏をかえせば、英国では政治的な緩和の決断後1年以上のデータをかなり正確に把握する仕組みを作ってモニタリングし続けたということです。
そこは政府がしっかり責任を持ったということを意味しており、緩和後の動向を理解する上でもインテリジェンス(情報分析に基づく意思決定)を求め続けたということです。科学的な情報分析に基づいて政策決定をする仕組みがあるからなのでしょう。
それに対し、日本は緩和とともにほぼ全てなくしてしまいます。何とかならないのかと、英国のような調査を日本でやることも昨年早くに提案したのですが、無理でした。大変厳しい状況です。リスク評価の面で、国は誰も皆さんの面倒を見てくれない状況になります。
ここで怒ってももう遅い。皆さんで決めたことですから。だからこれからはコミュニティレベルでやるしかないのです。
マスク、リモートワークなどの予防策も
——コミュニティレベルでできることを伝えていただきましたが、予防接種以外に個人でやった方がいい対策は何があるでしょうか?屋内でのマスクでしょうか?
流行状況に応じて個人で判断する時代だと多くの人が言っていますが難しいですよね。
1つ重要なのは流行状況によってタイミングをはかる、ということです。第8波が終わった後のレベルまで感染者数が減ったなら、確かにリスクが相対的に低い状態へ移ったとも言えるでしょう。
でもここからまた感染リスクが高い状態に入ってきます。高くなったところで、専門家としては特に屋内の公共の場所でのマスクの着用はお勧めしたい。それを市町村など地域レベルで呼び掛けられたらと思います。
もちろん同調圧力など、日本社会の悪い部分が出ないようにケアしながらです。
——リモートワークはどうでしょうか?
感染状況が悪化したら、リモートワークはやると良いと思います。緩和期では白黒はっきり決められないと思うので、例えば以下のように整理しておけば良いのではないでしょうか。
- 流行中にコミュニティで感染リスクを下げて過ごそうと呼び掛けがある場合→リモートワークをできるなら、やると良い。
- コミュニティで呼び掛けがない場合→会社と個人によって決めると良く、感染を避けたい意志があってできる場合はやると良い。
対面を重んじる人の気持ちや価値観も無視せずに話し合って決めたらいいのではないかと思います。
戦い方が変わる変異は今後も起き得る
——4月の末からはゴールデンウィークもあります。長期の休みの後は必ず感染者が増えることをこの3年間ずっと経験してきたわけですが、今回、どう行動するかが読めませんね。
今回は本当にわかりません。「もう動いていいでしょう?」という気持ちも理解できます。それだけのリスクを含んだ判断をしたわけですから、人々が長期の休みに移動すること自体は受け入れざるを得ないのでしょう。
ただ、今後日本にも広がるであろう亜系統「XBB1.16」などもありますし、これまでのオミクロン株の亜系統登場とは違って強毒性の変異株の登場など感染状況が非常に悪化した場合は、これまでやってきたことが台無しにならざるを得ない。それぐらいの規模の流行が起こる恐れもまだまだあります。
本来、緩和する時は事前に「致死率あるいは全死亡者数の予測値がこの数値だとしたら、緩和も考え直す。この対策を打つ」という基準を出しておかなければいけません。
日本では、そういうことが起きた場合の取り決めとしては、「専門家と協議の上で指定感染症に指定するか考えなおす」、そうして特措法も使えるようにすることを言い訳であるかのように1枚紙に書いてあるだけです。
2021年後半にオミクロン株が登場したように、戦い方が変わる全く違う変異が出てくる可能性はまだまだあります。オミクロンは運良く強毒化はしていませんでしたが、強毒化した変異が起きるリスクも残っています。
そういうゲームチェンジが今後も起こり得る可能性を考えながら次のステップに進まなければいけないのに、緩和のペース配分も、危機管理上の設定も日本ではうまくできていません。
僕はなんだかんだと日本人が好きだから、今回の流行も放っておけなくて色々やることになりました。これまでの流行の制御でも日本人のお人よしの部分が色々なところで貢献していて、そんな日本のことを僕は嫌いになれません。
そのお人よしの良い部分をみんなで力を合わせて発揮しないと、9波は危ない状態にあるということを皆さんに知ってもらいたいと思っています。
(終わり)
【西浦博(にしうら・ひろし)】京都大学大学院医学研究科教授
2002年、宮崎医科大学医学部卒業。ロンドン大学、チュービンゲン大学、ユトレヒト大学博士研究員、香港大学助理教授、東京大学准教授、北海道大学教授などを経て、2020年8月から現職。
専門は、理論疫学。厚生労働省新型コロナウイルスクラスター対策班で流行データ分析に取り組み、現在も新型コロナウイルス感染症対策アドバイザリーボードなどでデータ分析をしている。


