HIV感染症は治療法が飛躍的に進歩し、感染しても適切な治療を受けていれば普通に生きられる感染症となった。
薬を飲み続けていれば、検査でウイルスを検出できないほど抑え込める。さらにこの状態を半年以上維持していると、コンドームなしでのセックスでも相手に感染させないことが大規模な研究で明らかになっている。
これは「U=U(Undetectable/ウイルスを検出できない = Untransmittable/感染しない)」と呼ばれ、感染予防のための新しい常識として広がりつつある。
日本エイズ学会学術集会で11月21日、この「U=U」をテーマにしたシンポジウム「U=U:多様なステークホルダー、誰にいかに伝えるかということについての対話」(座長=ぷれいす東京研究部門・山口正純さん、東北大学大学院 医学系研究科准教授・大北全俊さん)が開かれた。

記者もメディアの一人として参加したこのシンポジウムを詳報する。

まずは大阪市立総合医療センター感染症内科副部長の白野倫徳さんから。
「U=U」とは何?
私は臨床医として診療しているのですが、HIV感染妊娠に関する診療ガイドラインの作成にも関わっています。そのほか、様々な立場で陽性者支援や性教育にも関わっています。

「Undetectable = Untransmittable」、つまりウイルスが検出されなければ感染の可能性はないという意味の頭文字をとって、U=Uと呼ばれるようになりました。
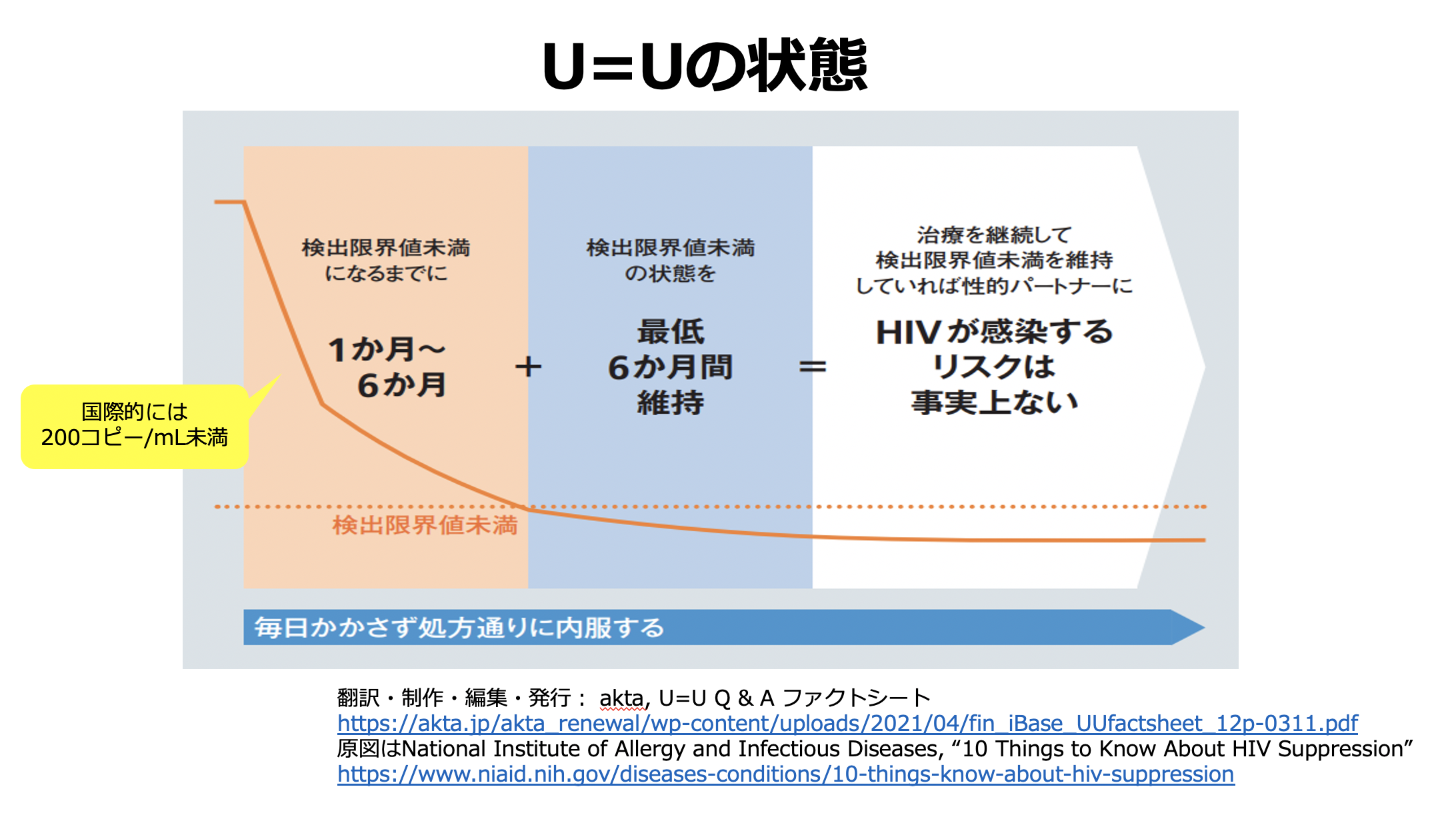
「検出できない」状態の定義は、国際的にはウイルス量が200コピー / ml未満が採用されています。毎日、処方通り、欠かさず抗ウイルス薬を飲むことによって、治療開始後1ヶ月から6ヶ月ぐらいで検出限界値未満になります。
その状態を最低6ヶ月維持したら、もはや性的パートナーにHIVを感染させることはない、というのがU=Uの考え方です。
これはいくつもの臨床試験のデータに基づき、エビデンスがしっかりあります。そのエビデンスを紹介する前に、理解を助けるためにHIVの感染メカニズムをおさらいしたいと思います。
HIVの感染メカニズム
そもそも、欠かさずに薬を飲むことがなぜ重要かということです。
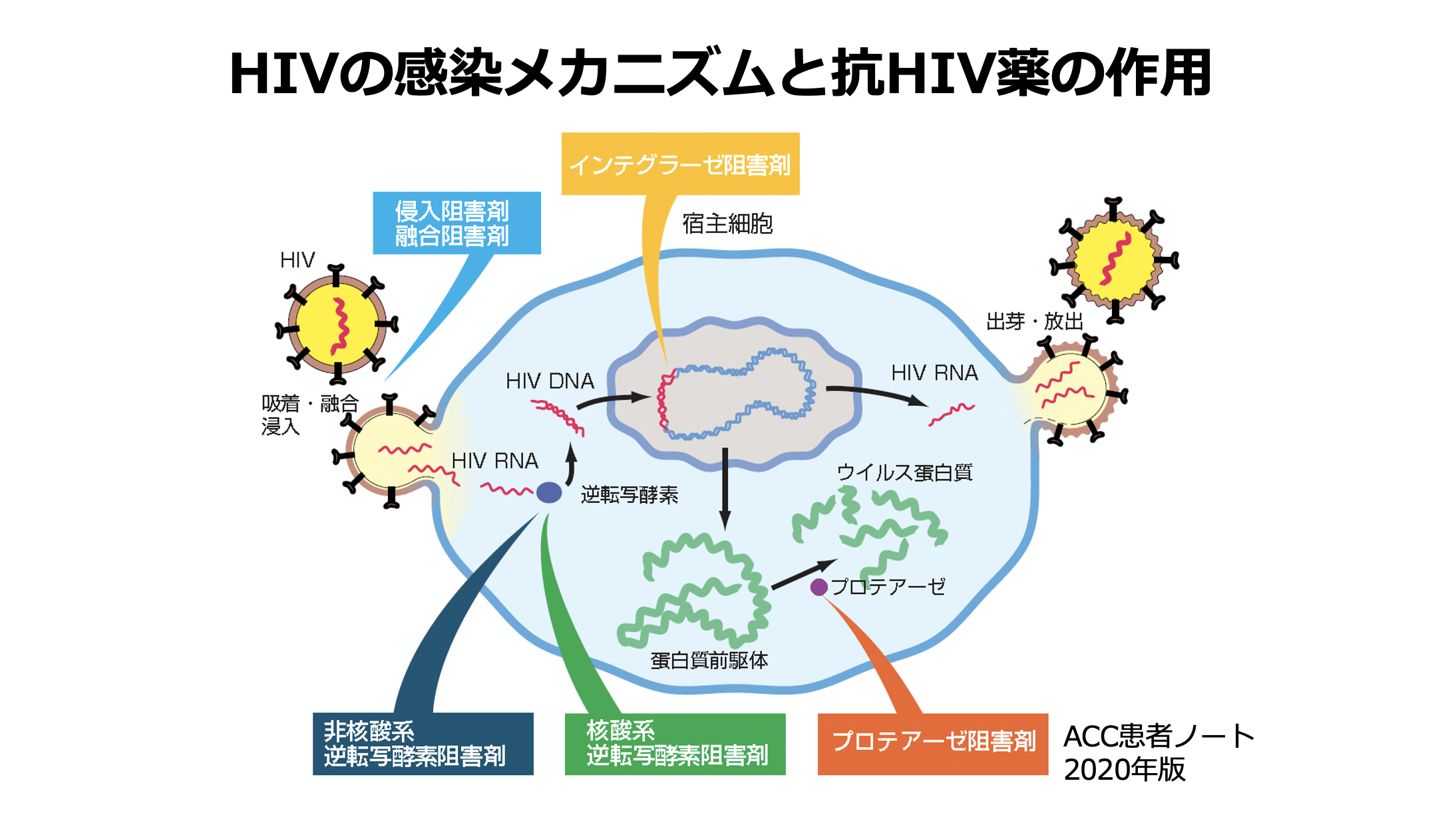
これはよく出てくる模式図です。
HIVというウイルスが、人間のCD4陽性リンパ球(白血球の一種)に感染したら、HIVが遺伝子であるRNAというものを注入します。
それが逆転写酵素という酵素を使って、人の遺伝子、DNAの中に組み込まれてしまいます。これが厄介なところです。
薬はこの一連の過程を防ぎます。インテグラーゼ阻害剤とか、核酸系の逆転写酵素阻害剤とか、ウイルスの複製を阻害する薬があります。遺伝子に組み込まれてしまうことが、HIV感染のポイントになります。
人の血液中に入ったHIVがCD4陽性リンパ球に侵入して壊してしまうのですが、薬を飲んでいない状態だと、1日に100億個ぐらいのウイルスが毎日作られていると言われています。

薬を飲むことによってそれは抑えていけるのですが、メモリーTリンパ球という非常に寿命の長い、何十年と生きることができる細胞があります。そこにHIVが組み込まれてしまうと、なかなか排除できません。
薬を毎日欠かさず飲んでいるうちはウイルスはずっと抑え続けられるのですが、いったん飲むのをやめてしまうと、また増えてくることになります。
例えてみたら、インターネットで自分を誹謗中傷する情報がばらまかれているとして、かたっぱしから削除するのですが、原本の情報を持っている人がすぐにばらまくので完全に消し去ることはできない。そんなイメージかと思います。
ということで、現時点では薬は一生飲み続けなければいけないことになります。
また、完璧に飲んでいたとしても、抑えきれなかったウイルスが血中に出てくることは時々あります。そういうのをBlip(ブリップ)と言いますが、ごくわずかなウイルスの増加に関しては問題ないと言われています。
U=Uのエビデンス 当初はヘテロセクシャルのみ観察
こうした背景がある中で、U=Uはどのように考えられてきたのでしょうか?
元々、我々は感覚的に薬をしっかり飲んでウイルスが抑えられていたら、まず感染しないのだろうという実感はありました。

早いものではウガンダで415組のヘテロセクシュアルのHIV陽性と陰性のカップルを最長30か月観察したところ、ウイルス量が1500コピー / ml未満に抑えられていたら、カップルでの感染はなかったというのが最初に報告された大きな研究です。

1番有名なのは、HPTN052スタディと言われる、南北アメリカ、アジア、アフリカの計9か国と広い範囲で、主にヘテロセクシュアルで一方がHIV陽性の1763カップルを調べたものです。
この研究はHIVの治療を早く始めるかどうかを示すのが目的です。
HIV陽性とわかってすぐ治療する群と、CD4が350未満になるまで待機してから始める群で観察しました。すぐに治療をした方が圧倒的にパートナーへの感染リスクは抑えられるということで、差がつきすぎたのでこの研究は予定より早く切り上げられました。
その後5年以上観察したところ、結果として検出限界値未満に抑えられている陽性者からは1例も感染しなかったと報告されています。
「U=U」のエビデンス 同性間の性交渉も検討
ここまでの報告は主にヘテロセクシュアルのカップルでした。その後、ヨーロッパで888組のヘテロとMSM(男性とセックスする)を組み合わせ、コンドームなしのセックスで1例も感染しなかったことが報告されました。

さらには、その続きとして、ヨーロッパの782組のゲイカップルで、7万6000回に及ぶコンドームなしのアナルセックスをしても検出限界未満の人からは1例も感染しませんでした。

さらにオーストラリア、タイ、ブラジルといった国で、同じように343組、1万6800回のコンドームなしのアナルセックスでも1例も感染しませんでした。

こういった報告は枚挙にいとまがなく、合計すると約13万回のコンドームなしのセックス、異性間、同性間、膣性交に限らず肛門性交のセックスを観察しても、検出限界未満の人からは1例も感染しませんでした。エビデンスとしてかなり強固なものになりました。

診療現場でのU=U
ここからは診療現場でU=Uをどう考えるかです。米国とかヨーロッパ、世界各国のほとんどのガイドラインで「U=U」の概念はしっかり記載されています。
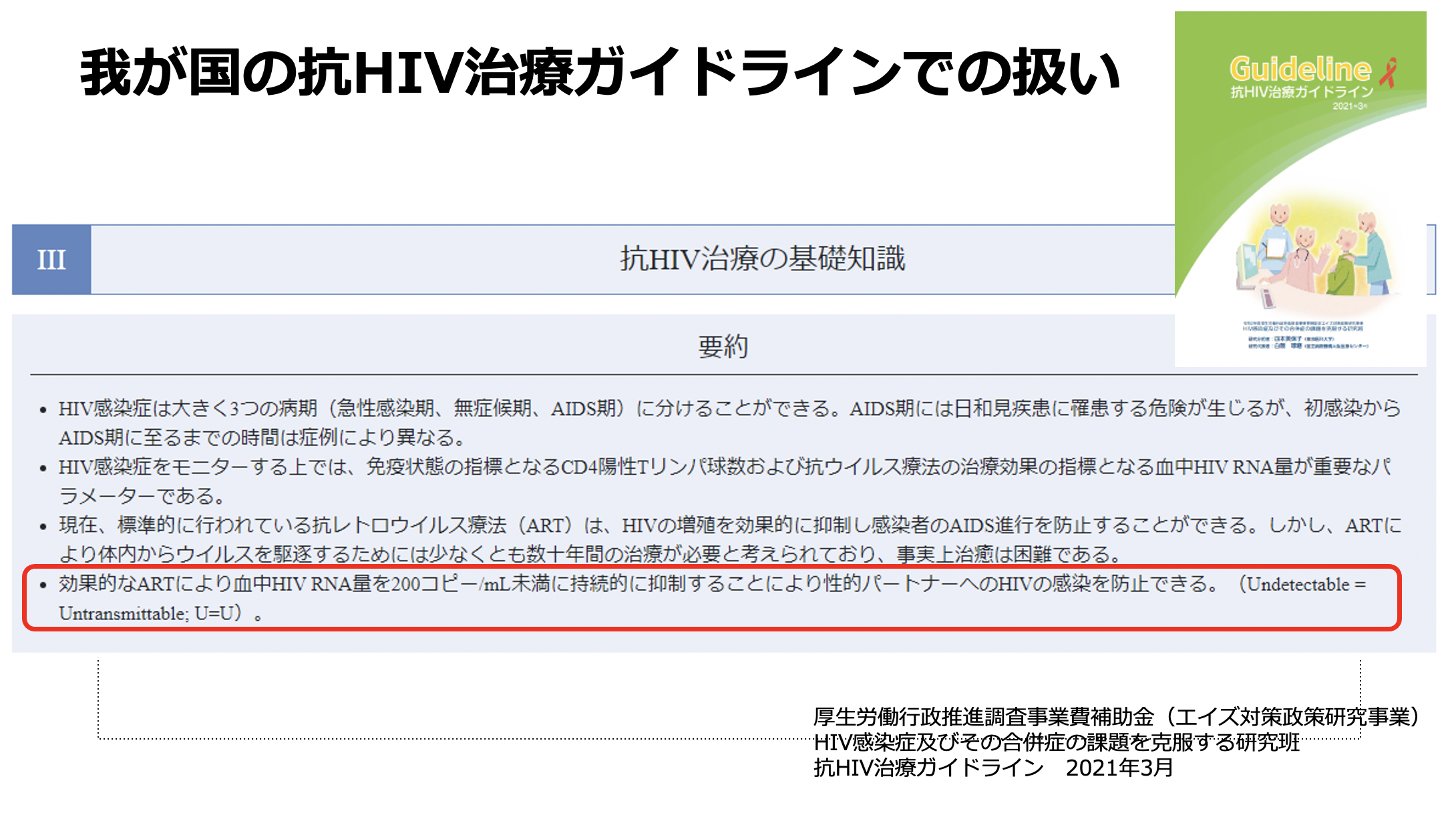
日本でも厚労省研究班が毎年3月に新しいガイドラインを更新するのですが、最初のページ、抗HIV治療の基礎知識という項目に、
効果的なARTにより血中HIV RNA量を200コピー / ml未満に持続的に抑制することにより性的パートナーへのHIVの感染を防止できる(Undetectable = Untransmittable, U=U)。
という概念がしっかり書かれています。
ということは日本の医療従事者も知っておくべきこと、と思うのですが、なかなかまだ十分に周知されていないのではないかという現状があります。
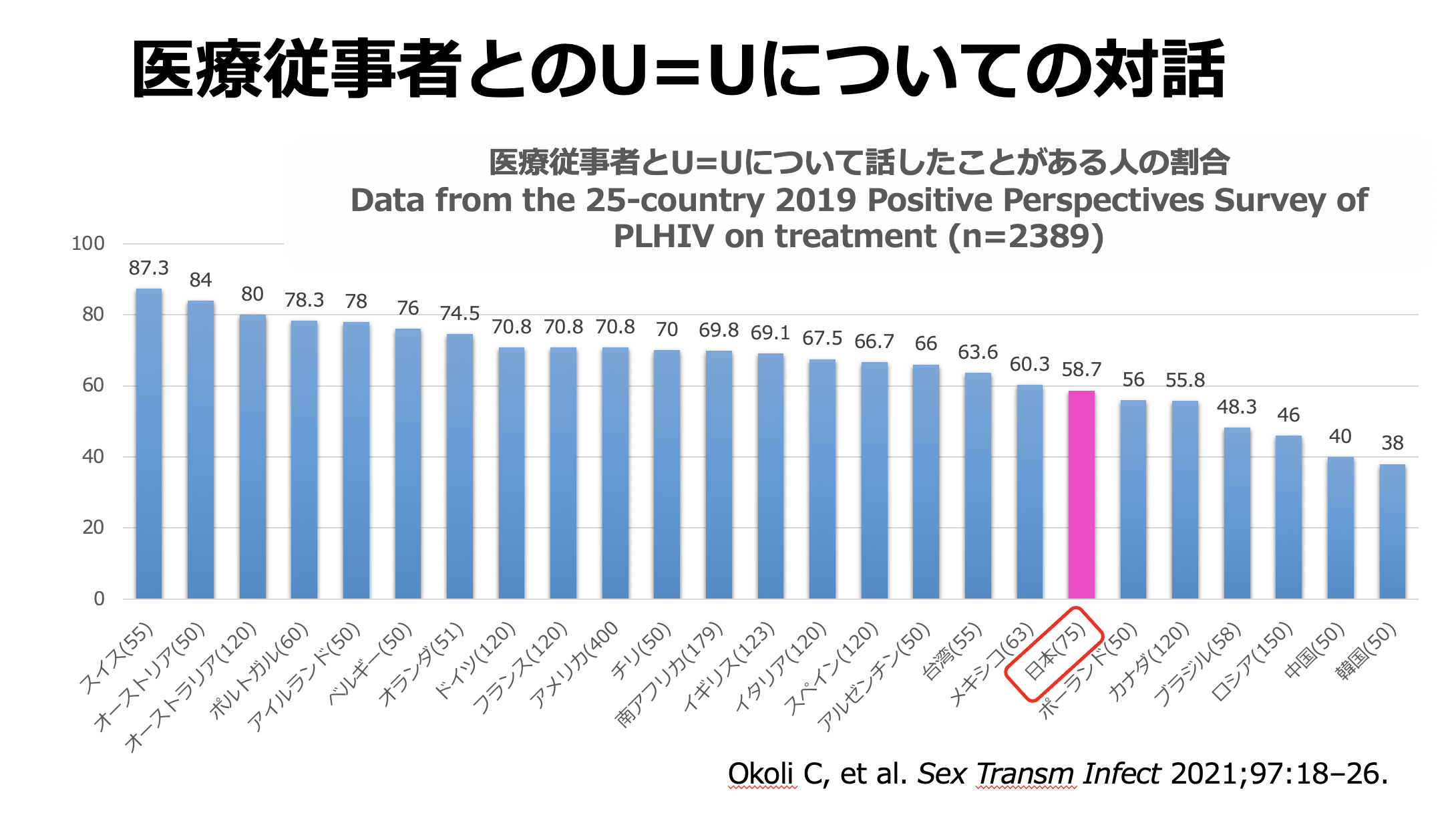
これは日本も含む25か国でHIV陽性者の方にアンケートをとった報告です。その中の一つの項目で、「医療従事者とU=Uについて話したことがあるか」と聞いて、話したことがあると答えた人の割合を示しています。
人数が少なめではありますし、アンケートに答えるような人なのでやや意識の高い人という偏りはあるかもしれません。
日本は75人が回答していて、58%が話したことがあると答えていました。世界の同じ調査をしている国に比べて低い方です。アジア系の方が低く、ヨーロッパは高い傾向が見られます。
患者さんも医療者にもU=Uが十分知られていないのではないかという印象です。
どう「U=U」を伝えているか
次に診療現場でどういう風に説明しているかです。
私は、患者さんの初診時から今までのCD4の値(患者の免疫の状態を示す)やウイルス量の値をグラフ化したものをお見せしながら説明します。
例えば、「○○さん薬飲み始めてから5年になりますね。その間ウイルス量はずっと抑えられていますね。ところで最近、こういう人は『U=U』と言いまして...」という感じで話すこともあります。
あるいは、患者さんの背景を知るために、仕事のことや私生活のことも話してもらえる限り聞くようにしているのですが、「最近、何か変わったことはないですか?」と聞くと、「実は新しいパートナーが...」と言われることがあります。
「そうなんですか。最近は『U=U』と言いましてこんな風になっているんですよ」とか、なるべく自然な会話の中でお話しするようにしています。
もちろん患者さんの側からどこかで情報を仕入れて聞いてくる方もいます。「最近U=Uと聞いたのですが、これは何ですか?」と聞かれる場合にもお話します。こちらからもなるべくお話しするように心がけています。
U=Uの懸念
U=Uの懸念としては、あまりこの言葉が一人歩きして、誤解されないようにしなければならないかなと思います。

我々としても伝え方を気をつけなければならないなと思うのは、U=Uはあくまでも薬をしっかり飲めていることが前提だということです。たまたま今回も前回も検出限界未満かもしれませんが、その間、ずっと検出限界未満になっているかは保証がない場合もあります。
たまに通院や服薬を中断してしまう患者さんがいます。先ほど言ったBlipというウイルスが少し出てきてしまうこともあります。200個未満の小さなBlipなら問題がないのですが、稀にウイルス量が上がってしまう人もいます。
しばらくちゃんと薬を飲んでいなかったのに、通院日が近づいたらきちんと飲み始めたりして、結果的に通院日にはウイルス量はしっかり抑えられている人もたまにいたりします。
3ヶ月分しか処方していないのに通院の間が5ヶ月ぐらい空いて、どう見ても薬が足りなくなっているはずなのに、「薬はちゃんと飲んでいます」と言われて、しかもウイルス量は
抑えられている場合があります。確実に飲めているかどうかも確認が必要です。
未承認の薬剤なので詳しくは触れませんが、今後、長時間作用型の薬剤、1ヶ月か2ヶ月に1回注射するだけでその間ずっとウイルスが抑えられる薬剤が出てくる見込みです。
治療としては画期的なのですが、毎日飲む薬と比べて、病院に行った時だけ注射する薬剤は、忙しかったりして通院日が遅れてしまった場合に、ウイルス量が上昇してしまう懸念があります。この長時間作用型薬剤が多く用いられるようになればなおさら、定期的に通院し確実に注射を受ける必要性が高まります。
またよく言われるようにリスクのある性行為の懸念もあります。確かに相手にHIVを感染させないのでコンドームをつけなくてもいいのですが、薬剤が効かない耐性のあるウイルスをもらう可能性や他の性感染症をもらう可能性があります。
いくつかの臨床試験で他の感染症も抑えると言われていますが、果たして大丈夫なのか。自分自身を守る意味でのコンドームはつけないといけないと思います。
そしてきちんと薬を飲めていたとしても、一定の割合で検出限界未満にならない人はいますので、U=Uが知られるようになればなるほど、U=Uにならない人へのスティグマ(偏見)も懸念されるところではあります。
U=Uの応用 針刺しなどの時、感染予防薬必要か?
U=Uの応用です。
私たち医療現場でHIV陽性者の採血や処置をしている中で、うっかりその患者さんに使った針で自分の指を刺してしまったり、血液が飛んで目に入ったりすることがあります。

この時に、現時点では感染予防として、抗ウイルス薬を内服することが勧められています。
これに対する最近の考え方として、このU=Uの考え方をもってイギリスなどでは患者が200コピー/ml未満の人なら予防薬の内服は必要ないとまで言い切っています。
アメリカや日本の厚労省ガイドラインでは、必ずしも検出限界未満とも限らないし、確率はゼロとは言い切れないので、やはり予防内服をすることが勧められています。
今後、この分野に関する議論もさらに進められていく必要があると思います。予防内服をする群とそうでない群に分けて前向きに比べる試験が難しいので、観察研究にしかならないかもしれませんが、そういうエビデンスも必要だと思います。

血液曝露時のウイルス量は、針刺し事故の時の血液の量は1μl前後と言われています。その中でウイルス量が10万コピーというそこそこ高い患者でも、ウイルスは100個ぐらいです。20コピーと検出限界ギリギリぐらいの人は0.02個しか入っていません。
HIVの粒子は全部感染力があるかといえばそうではなく、せいぜい1000個に1個ぐらいしか感染しないと言われています。仮に10万コピーと高い人の針刺しをしたとしても、体の中に入ってくるウイルスの粒子は0.1個程度。20コピーの人なら、0.00002個です。
そういう根拠を持ってイギリスは予防内服をしなくて良いと言っており、こういうデータの積み重ねが必要です。
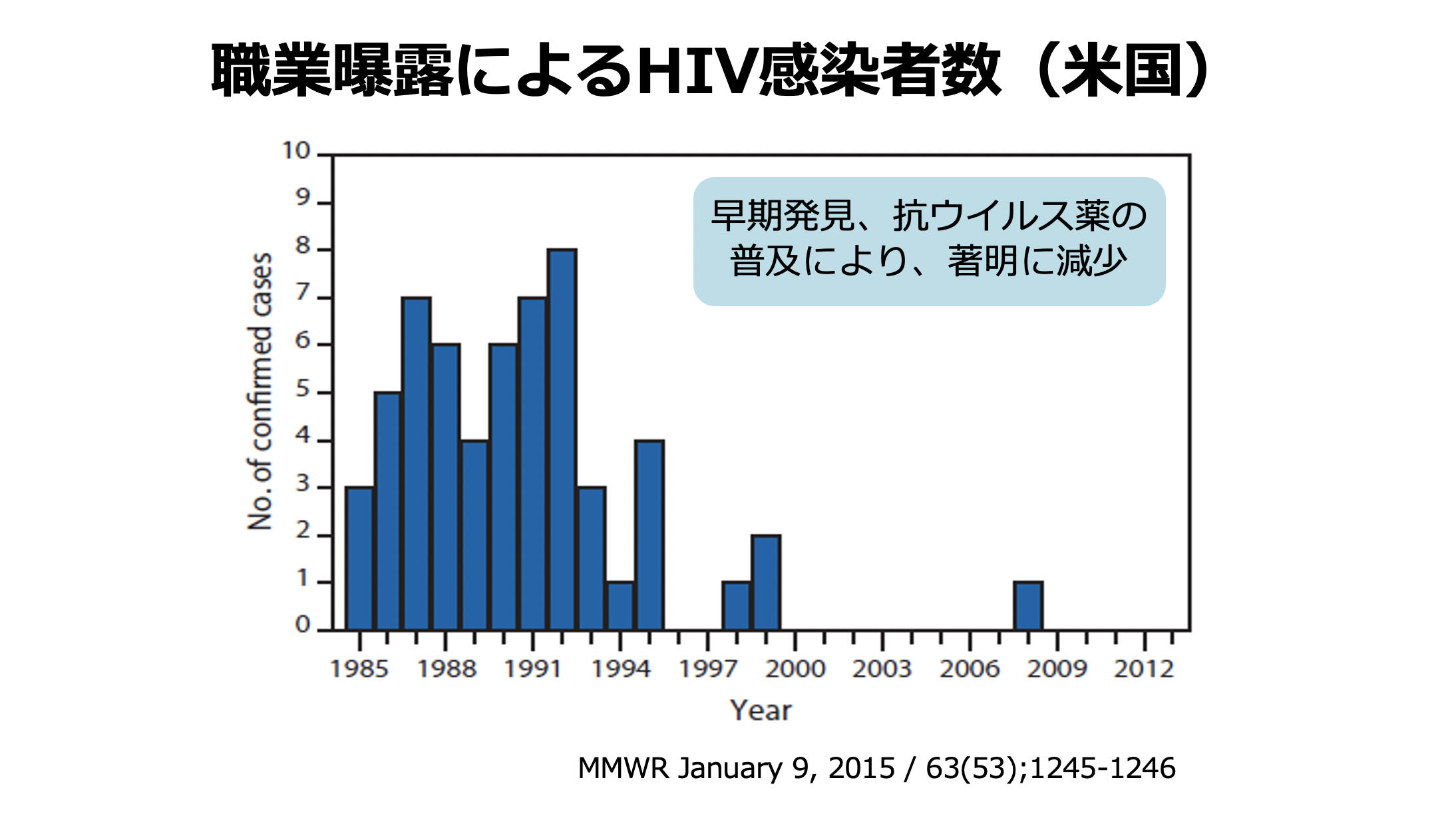
これはアメリカのデータですが、抗ウイルス薬が主流になってウイルスがしっかり抑えられるようになってから、HIV陽性者からの職業曝露による医療従事者の感染はいないと言われています。
2008年に1例だけあるようですが、医療従事者ではなくて実験室でウイルスを扱っていた人の曝露ですので、医療現場では感染は起きていないと言われています。
妊娠、出産方法も変わる?

U=Uの考え方は、赤ちゃんを望むカップルにとっても希望であると思います。
これまでだと男性が陽性の場合は精液からウイルスを取り除いたうえで体外受精をする方法しかありませんでした。自然な性行為による妊娠はできなかったし、その方法もかなり費用がかかっていましたし、遠方の医療機関に行かなければなりませんでした。
それでお子さんを諦めるカップルも多かったのですが、このU=Uが広まることで、自然な性行為によって妊娠することも可能であるとされています。
またこれは議論が分かれるところですが、女性がHIV陽性の場合、母子感染を防ぐために、出産方法はこれまで帝王切開が推奨されてきました。
現時点でも一応、帝王切開が推奨されていますが、2021年3月発行の「HIV感染妊婦に関する診療ガイドライン」では、妊娠36週時点で検出限界未満であれば、経膣分娩も可能であると言及しています。
産道を通る時に感染することが多いので、それを避けるために帝王切開で速やかに赤ちゃんを取り出すという考え方だったのですが、母体のウイルスがこれだけ抑えられているのであれば子供への感染も心配ない、自然に分娩できるという希望が出ています。
海外のガイドラインでも定義のウイルス量には差がありますが、基本的に検出限界未満であれば経膣分娩でと言われています。ただ日本の場合は各医療機関の産科の体制などのハードルもありますので、完全に経膣分娩が普及しているわけではありませんが、今後変わっていくと思います。
母乳に関してはまだエビデンスがないです。これもできれば「お母さんが検出限界未満の場合は母乳を与えてもいいですよ」となりたいですが、今のところはエビデンスが少ないです。
医療、介護現場でのスティグマの解消に
U=Uが広く支持されるためにも、医療従事者はさらにエビデンスをしっかり伝える必要があります。
薬をしっかり飲んでいる、そしてウイルスが抑えられている、というのが前提です。医師に限らず薬剤師とか看護師とか、患者さんに関わる人はこの概念を理解した上で、より一層、しっかり服薬する必要性を伝える必要があります。

現時点での多くのエビデンスは性行為に関するものばかりですので、今後、医療現場での暴露や母子感染に関する分野でもエビデンスが蓄積することで、さらに期待が高まると思います。
医療や介護現場、特に介護現場では明らかに感染しないと分かっていても、HIV陽性者というだけで受け入れが拒否される事例もいまだにあります。U=Uがそういうスティグマの解消にもつながることを期待しています。
【白野倫徳(しらの・みちのり)】大阪市立総合医療センター感染症内科副部長
2002年愛媛大学医学部卒業。2010年京都大学大学院修了、医学博士。日本内科学会総合内科専門医・指導医、日本感染症学会感染症専門医・指導医、日本エイズ学会指導医などを取得。日本エイズ学会、関西HIV臨床カンファレンス、特定非営利活動法人CHARMなどの理事を務める。

