子宮頸がんの原因とその治療法
子宮頸がんのほとんどはHPV(ヒトパピローマウイルス)の感染が原因で発生します。
HPV感染自体はごくありふれたことで、性交渉の経験のある人であれば誰でも感染する可能性があります。ただし、そのうちの多くは、自身の持っている免疫でウイルスを排除することができます。
しかし、がんを形成するリスクが高いハイリスク型のHPVが長期間感染し続けると前がん病変が形成され、その一部は頸がんへと進むのです。
がんになる一歩前の前がん病変は、CIN(Cervical Intraepithelial Neoplasia)と呼ばれます。
その進行度によって、CIN1(軽度異形成)、CIN2(中等度異形成)、CIN3(高度異形成・上皮内がん)に分類されます。
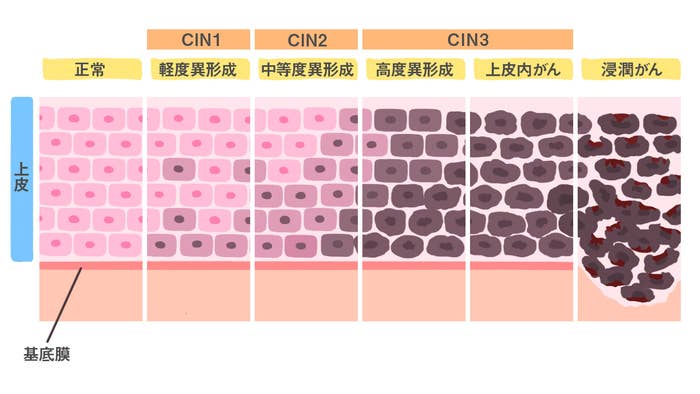
CIN1・CIN2では、病変が自然に消えることが大半なので、それを期待して経過観察をすることが多いです。
しかし、CIN3まで進むと少なくとも15%程度はがんになります。ですから、診断を確定するためと、がんになるのを防ぐために、この段階では、病変のある子宮頸部を円錐状に切除する「円錐切除」などの手術を行うのが一般的です。
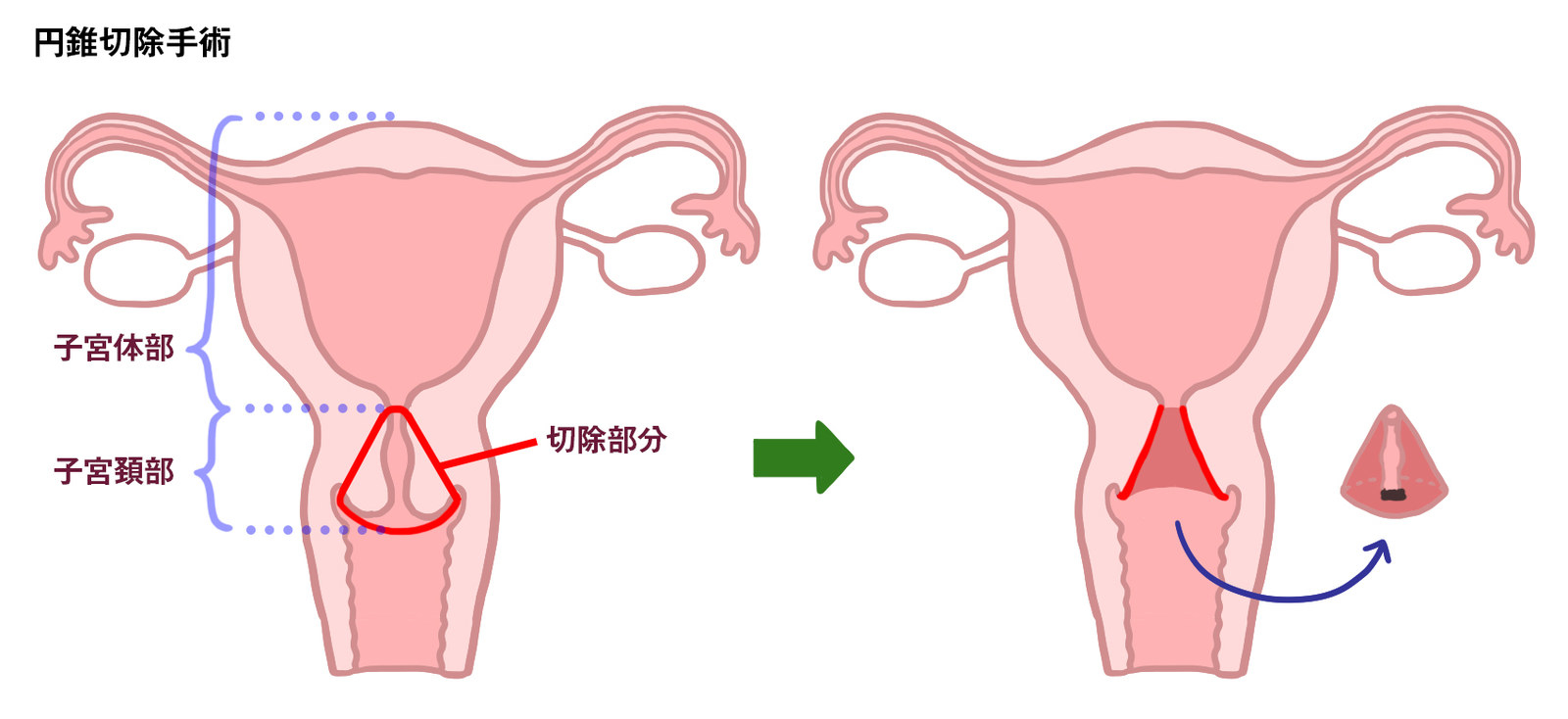
がんになっても、表面の上皮の内に留まっている間は、円錐切除によってほとんどが治ります。しかし、がんが基底膜を超えて上皮の下にまで進行すると、子宮全摘や放射線療法の対象となっていきます。
つまり、浸潤がんで発見・診断された場合は、妊孕性(にんようせい、妊娠できる可能性)を温存することは難しくなってしまうのです。
妊娠初期でがんを発見 子宮と子供を諦める事態に
私は、妊娠初期の妊婦健診で子宮頸がん(浸潤がん)と診断され、妊娠した状態のまま子宮を摘出せざるを得なかった患者さんを診療したことがあります。
その方は、決して検診をおろそかにされていたわけではなく、その3年前には子宮頸がん検診を受診され、「異常なし」の結果でした。
妊娠が分かって喜びの絶頂にいた患者さんに頸がんの宣告をした時のことを、今でもはっきり覚えています。
患者さんは、私たちの前で必死に平静を保とうとしながら、「全て私のせいだ」と自分を責めておられるようでした。子宮頸がんは、その妊娠をあきらめさせるだけでなく、将来の妊娠の可能性をも奪うものでした。

最近では、がんが小さく、浸潤の程度が軽度であるなどの条件を満たした一部の早期の患者さんに対しては、病変がある子宮頸部のみを広い範囲で摘出し、子宮体部を温存する手術が行われるようにはなってきています。妊娠する可能性を残すためです。
それでも、このような手術をした後は、無事に妊娠・分娩に至る可能性は必ずしも高くはないのが現実です。
これはあくまでも、今後も妊娠を希望する女性が浸潤がんと診断された場合の特別な対処法であり、この治療法があるから頸がんは予防しなくていいということには全くなりません。
検診とワクチン、それぞれの目的がある
現在の日本での子宮頸がん検診の目的は、前がん病変の段階で発見・診断し、浸潤がんになる前に治療を行うことです。
前がん病変であれば、比較的体の負担が少ない円錐切除などで治療が可能であり、妊孕性を温存することもできるからです。
しかし、円錐切除であっても、その後の妊娠において流産や早産の可能性が高まることには注意が必要です。日本では、女性の晩婚化・晩産化と相まって、妊娠前に頸がんや前がん病変と診断されるケースが増加しています。
一方、HPVワクチンは頸がんや前がん病変の発生自体を減らしてしまおうというものです。
HPVは100種類以上の型がありますが、がんになるリスクは様々です。
現在、日本で承認されている2種類のワクチン(サーバリックス、ガーダシル)では、頸がんや前がん病変の原因として特にリスクの高い16型・18型のHPVの感染を予防します。
この2種類への感染を防ぐだけで、子宮頸がんの6~7割を減少させる効果があると考えられています。
前がん病変も防ぐため、流早産につながる可能性のある円錐切除も減少させられます。海外ではさらに、9種類の型への感染を防ぐHPVワクチンが使われており、これは子宮頸がんの約9割を減少させる効果が期待されるという研究報告も出ています。
HPVワクチン接種が進まない日本
では、日本の子宮頸がんの発生状況は現在、どのようになっているのでしょうか。
まず、先人たちによって築かれた子宮頸がん検診のシステムによって減少していた子宮頸がんの罹患率・死亡率が、上昇に転じています。特に、20代の若年女性でその傾向が目立ってきています1)。
これに対して、子宮頸がん検診の受診率は低いままとなっています。若年女性を中心に、無料クーポン制度が導入されて一定の効果は得られましたが、それでも20代の受診率はたかだか10~20%程度に止まっています。
そのような状況で、HPVワクチンによる子宮頸がんの予防に期待が集まったのです。2010年度に公費助成が始まり、2013年度からは、国が公費で接種を促す定期接種としての位置づけがなされました。
この間は、学校での接種ではないにも関わらず、全国的に7割程度という極めて高い接種率が保たれました。
しかし、定期接種が始まってから少し経つと、ワクチン接種後に手足の痛みやけいれんなどの体調不良を訴える声が相次ぎました。
マスコミは、ワクチン接種後にこうした「多様な症状」を訴える女子の姿を繰り返し報道しました。その影響もあり、2013年6月には厚生労働省から、ワクチンの接種を国民に積極的に働きかける積極的勧奨の一時中止が発表されました。
それ以降、接種率は急激に減少し、現在ではほぼ停止状態となっています2,3,4)。
この状況に対し、WHO(世界保健機関)の諮問委員会は、日本の積極的勧奨の一時中止に関し、「十分なエビデンス(科学的根拠)に基づかない政策決定が安全かつ有効なワクチンの普及を妨げ、真の害につながり得るものである」という趣旨の声明を発表しています5)。
これについてどれほどの人がご存じでしょうか。
今後も一時中止が続いたら?
積極的勧奨の一時中止が発表されてから4年半が経過しました。定期接種としての位置づけはそのままで、もちろん本人や保護者の方の意思として接種することは現在でも可能です。
しかし、被害を訴える人たちによって、国や製薬会社を相手取り、損害賠償を求める裁判が全国で起こされています。社会問題化したワクチンを、国による積極的勧奨が中止された状況の下にうつ人がどれほどいるでしょうか? 現場の医師も接種するのを躊躇している状況だと推察されます。
では、積極的勧奨の一時中止は何をもたらしたのでしょうか。また、将来何をもたらすのでしょうか。
もしこのワクチンが、本当に重い副反応を高い頻度でもたらすものであるとしましょう。それならば、勧奨中止でワクチン接種が実質停止状態になることによって、重い副反応がさらに発生するのを防げたことになります。
難しいのは、ワクチン接種後に「多様な症状」を訴える個々の患者さんについて、その症状が本当にワクチンが原因の副反応であるのかどうかを、確定的に、容易に診断することなどできないということです。
そもそも日本には、ワクチン接種者のうち、「多様な症状」が発生する頻度を正確に測定するワクチン接種者の「全例登録システム」もありません。一般に「多様な症状」の患者さんがどれくらいおられるのかを観測する「疾患データベース」もありません。
そこで行われたのが、厚生労働省の研究班である祖父江班の全国疫学調査でした6,7)。
全国の病院へのアンケート調査で、12~18歳の女子において2015年7月~12月の6か月間で「多様な症状」を訴えた率が算出され、10万人あたり40.3と推計されました。
ワクチン接種歴のない人と、ワクチン接種後に発症した人との比較も行われています。
ワクチン接種者と非接種者の年齢分布が著しく異なること、接種したかどうかがわからない人が一定数存在すること、それ以外にも様々なバイアスが多く存在することなどから、「多様な症状」が接種後に有意に(統計的に意味のある差をもって)多くなっているのかどうかを判断することはできませんでした。
しかし、少なくとも「HPVワクチンをうったことのない人の中にも、HPVワクチン接種後に報告されている症状と同様の『多様な症状』がある人が一定数存在した」ということは明らかになったわけです。
ワクチン導入前に戻った感染リスクとがん発症のリスク
では、逆に、このワクチンが本当に有益なものであった場合、積極的勧奨の一時中止によって接種を見送ってしまった女子には何がもたらされてしまうのでしょうか。
私たちが行った予測研究をご紹介します。
HPV への感染リスクは、ワクチンを接種していない状態での性交経験があるかどうかと関係すると仮定しました。
その上で、ワクチン導入前の世代である1993年度生まれの女子のリスクを1とした場合、別の各生まれ年度が20歳になった時にHPV16・18型の感染リスクがどの程度になるか算出しました8)。
その結果、1994年度~1999年度生まれの女子は公費助成で約7割が接種していたため、20歳におけるHPV16・18型感染リスクは、公費助成の対象ではなくなっていた1993年度生まれの女子のリスクの3分の1程度に減少することが推定されました。
しかし、このままもし勧奨が再開されなければ、接種率がほぼ0となった2000年度以降生まれの女子の感染リスクは、ワクチン接種前の世代とほぼ同じレベルに戻ることになります。
将来の頸がんの罹患リスクについても同様の問題が発生することを推測できます9,10)。
頸がんはHPV16 型・18型以外によっても起こるため、1994年度~1999年度生まれの女子であっても、1993年度生まれと比較した時の罹患率の減少効果は6割程度です。この効果が、2000年度生まれ以降の女子は享受できなくなります。
せめて、昨年度にでも勧奨が再開されていれば、ワクチン接種を見送っている2000年度以降生まれの女子がまだ接種の対象年齢であったため、ぎりぎり接種するチャンスがありました。つまり、HPV感染や将来の頸がん発症を十分予防できた可能性があったのです。
しかし、昨年度も勧奨は再開されなかったなかったために、2000年度生まれはすでにワクチンの対象年齢を超えてしまいました。そして、今後、勧奨再開が1年遅れるごとに、このような生まれ年度を1つずつ増やしていくことになります。
実際、日々、ワクチン接種をしないままに性交渉を開始し、HPV感染や将来の子宮頸がんの罹患リスクを背負っていく少女が生まれているのです。
再開に向けて必要なこと
HPVワクチンの実際の有効性については、既に宮城県の20歳~24歳の子宮頸がん検診データを利用した解析があります。
これによると、ワクチンを接種した人では、子宮頸部の細胞を取って調べた検査で異常が見られた頻度が、接種者していない人と比べて低率であることが示されています11)。
また、日本医療研究開発機構(AMED)榎本班などでも大規模な調査研究が進行中です。先日発表された中間解析では、接種者の方がハイリスク型に感染している率が低いことが明らかにされました。最終的な結果が待たれるところです。
HPVワクチンの今後の在り方は厚生労働省で検討されることですが、今後、勧奨が再開された場合、より安心して接種が行われるための診療体制のさらなる整備も必要でしょう。
単に勧奨再開の宣言のみで、接種率が元のような7割程度に戻るとは考えにくいと思われます。
「多様な症状」とワクチン接種との因果関係の解明は、専門家の方々の今後のさらなる研究に委ねるとして、ワクチン接種後に重い「多様な症状」が現れた時にしっかりとした診療がなされる体制が整備されていることは必要です。
そして、その診療体制の整備は、このワクチンに対する過度な不安の軽減につながるはずです。
今後、日本においてもワクチンのリスクと利益のバランスの認識が深まり、検診とともに有効に活用されていくことを望みます。
そして、HPVワクチン接種の有無に関わらず「多様な症状」で苦しんでおられる方々については、少しでも症状が軽減することを願ってやみません。
【上田豊(うえだ・ゆたか)】大阪大学医学部助教
1996年大阪大学医学部卒業。2005年National Cancer Institute(NIH)でPostdoctoral fellow、日本学術振興会海外特別研究員、2007年より大阪大学産科婦人科学助教。
【利益相反】私はこれまでにMSD(株)・GSK(株)・ジャパンワクチン(株)から講演謝金・奨学寄附金等を受け取っていますが、これらについては大阪大学に適正に申告しています。
(参考文献)
1) Motoki Y, Mizushima S, Taguri M, Takahashi K, Asano R, Kato H, Asai-Sato M, Katayama K, Okamoto N, Hirahara F, Miyagi E.: Increasing trends in cervical cancer mortality among young Japanese women below the age of 50 years: an analysis using the Kanagawa population-based Cancer Registry, 1975-2012. Cancer Epidemiol. 39:700-6,2015
2) Ueda Y, Enomoto T, Sekine M, Egawa-Takata T, Morimoto A, Kimura T: Japan's failure to vaccinate girls against human papillomavirus. Am J Obstet Gynecol. 212:405-6,2015
3) Sekine M, Kudo R, Adachi S, Yamaguchi M, Ueda Y, Takata T, Morimoto A, Tanaka Y, Yagi A, Miyagi E, Enomoto T: Japanese Crisis of HPV Vaccination. Int J Pathol Clin Res. 2:039,2016
4) Hanley SJ, Yoshioka E, Ito 3, Kishi R: HPV vaccination crisis in Japan. Lancet 385: 2571,2015
6) 第23回厚生科学審議会予防接種・ワクチン分科会副反応検討部会、平成28年度第9回薬事・食品衛生審議会医薬品等安全対策部会安全対策調査会資料
7) 第26回厚生科学審議会予防接種・ワクチン分科会副反応検討部会、平成29年度第1回薬事・食品衛生審議会医薬品等安全対策部会安全対策調査会(合同開催)資料
8) Tanaka Y, Ueda Y, Egawa-Takata T, Yagi A, Kimura T: Outcomes for girls without HPV vaccination in Japan. Lancet Oncol. 7:868-9,2016
9) Tanaka Y, Ueda Y, Yagi A, Nakagawa S, Takiuchi T, Miyagi E, Enomoto T, Kimura T. Japan alone is going backwards in time. Eur J Gynaecol Oncol, 2017, in press
10) Yagi A, Ueda Y, Egawa-Takata T, Tanaka Y, Nakae R, Morimoto A, Terai Y, Ohmichi M, Ichimura T, Sumi T, Murata H, Okada H, Nakai H, Mandai M, Matsuzaki S, Kobayashi E, Yoshino K, Kimura T, Saito J, Hori Y, Morii E, Nakayama T, Suzuki Y, Motoki Y, Sukegawa A, Asai-Sato M, Miyagi E, Yamaguchi M, Kudo R, Adachi S, Sekine M, Enomoto T, Horikoshi Y, Takagi T, Shimura K. Realistic fear of cervical cancer risk in Japan depending on birth year. Hum Vaccin Immunother. 8:1-5, 2017
11) Ozawa N, Ito K, Tase T, Metoki H, Yaegashi N. Beneficial Effects of Human Papillomavirus Vaccine for Prevention of Cervical Abnormalities in Miyagi, Japan. Tohoku J Exp Med. 2016;240:147-151
訂正
肩書きを訂正しました。


