新型コロナウイルスの感染者が抑え込めない中、「PCR検査を増やせば、感染者数も抑え込めるはずだ」という主張が、メディアやネット上で続いている。
その根拠として、欧米で検査数を増やしていることがあげられることが多い。では感染者数は、本当に検査のおかげで抑え込めているのだろうか。
BuzzFeed Japan Medicalは、統計データを扱うのが専門の疫学者、名古屋市立大学公衆衛生学教授の鈴木貞夫さんに各国のデータを読み解いてもらい、検証した。

※インタビューは8月31日午後にZoomで行い、その時点の情報に基づいている。
検査数と感染者数は相関がある
まず、鈴木さんが作成したこのグラフを見てみよう。
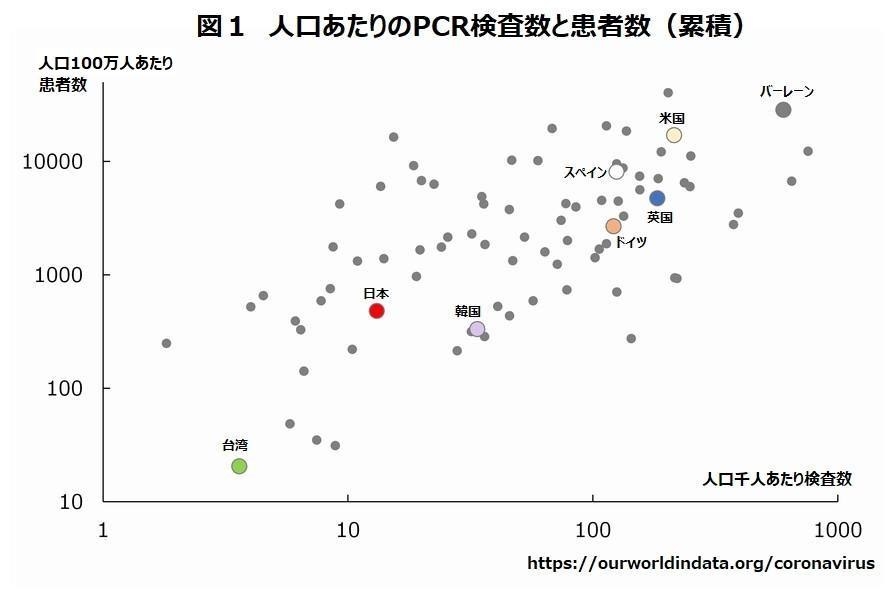
各国の人口1000人あたりのPCR検査数(横軸)と人口100万人あたりの患者数(縦軸)の関連を見たグラフだ。
検査数が増えるほど患者数は増え、相関があるのが見て取れる。検査数が多いバーレーンでは患者数も多く、検査数が少ない台湾は患者数も少ない。日本は検査数も患者数も比較的少ない国だとわかる。
「検査が多いほど感染者数が多いということが、きれいに相関していることが累計としてわかります。これは、主として検査は流行しているから行うということを示しているからと考えられます」
つまり検査を増やしたからと言って、感染者は抑えられているとはこのグラフから読み取るのは難しいということだ。
検査をしないことで「隠れ感染者」が現れないという指摘は?
しかし逆に、検査をめぐっては、「日本は感染者を少なく見せるために検査数を抑えているのだ」という主張もある。本当は感染者がたくさんいるのに、検査をしないから数字となって現れないという考え方だ。これについてはどうか?
「これは必要があるから検査するという話で、例えばインフルエンザでもそれほど流行っていない年は検査数が減ります。その場合、『今年は検査数が少なくてけしからん』とは誰も言いませんよね? それと新型コロナの検査も全く同じ話です」
「確かに、初期には検査が少ないから正確な患者数が把握できないという研究者の主張も報じられました。潜在的な患者がもっといるのに、検査が少ないから数字に出ないという考え方です」
それは、「検査が多い・少ない」と「検査が充足している・不足している」が区別できていないからだと鈴木さんは言う。
「人口あたりの検査数を見れば多い・少ないはわかります。充足しているかどうかは最近よく使われている『陽性率』でほぼわかります。陽性率が高いほど不足していることを示します」
「日本は一部の地域で一過性に陽性率が高いこともありましたが、欧米流行地と比べれば一貫して低い。日本で5%ぐらいだった時も、イギリスでは20%ぐらいでした」
「検査の陽性率が20%あるイギリスと比べて、5%の日本に対して『隠れた患者がいる』と言うのはおかしいと私は反論していました。感染歴がわかる抗体検査による疫学調査の結果を見たら、日本では東京でも0.1%で予想ほど高くはありませんでした」
さらに、死亡者数で見ても、日本ではコロナによる上乗せの死亡はそれほどいない。平年よりも何らかの原因で増えている死亡のことを「超過死亡」というが、新型コロナでどれほど上乗せされたのか日本でも調べたところ、ほとんどないことがわかっている。
「欧米などの感染爆発した国では超過死亡があり、コロナの死亡として計上されていた数字よりさらに多かったことがわかっています。つまり感染の見落としがあったということです」
「でも、日本では抗体検査の陽性率も思ったより低く、隠れコロナの死亡を表す超過死亡もなかった。つまり見落としが少なかったわけです」
「これが一番はっきり出るデータは、来年出る平均寿命です。平均寿命は高齢化や人口の流入などの影響を受けません。これを見たらコロナで死者数が上乗せされたのかがわかりますが、これまでのデータでも欧米のような上乗せ死亡は見られません」
「よって、このグラフを、検査数が少ないから患者数の実態が把握されていないと解釈するのは、かなり無理筋だと言えます」
検査数の変化と共に患者数は変化するのか? イギリス編
最初に示したのは累計の検査数と感染者数の関連を見たグラフだった。
次に、各国の検査数と感染者の毎日の推移を示したグラフを見てみよう。これで、検査が増えた時期に感染者が減るという現象が観察されるだろうか。
検査を増やせば感染者数は抑えられるとして、日本の検査数不足を批判する研究者やメディアから引き合いに出される国のうち、データが公表されている国について鈴木さんがグラフにした。
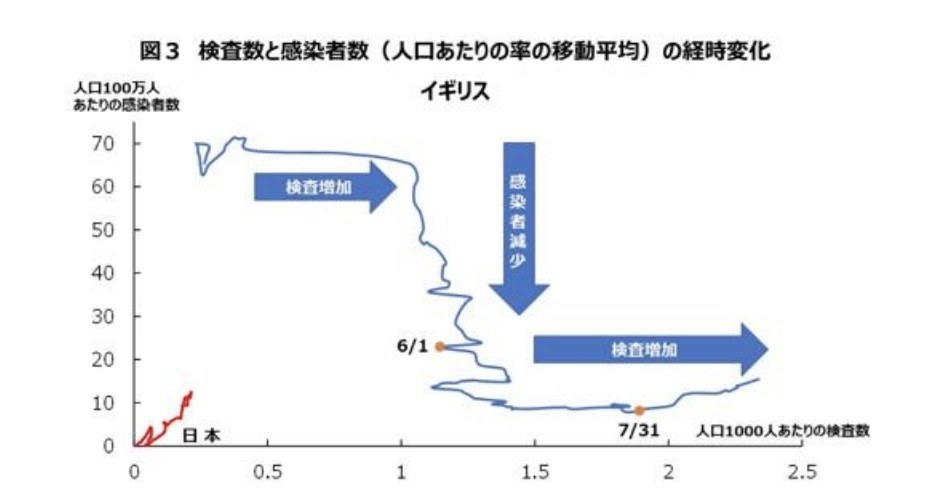
まずは、イギリスだ。横軸は人口1000人あたりの検査数で、縦軸は人口100万人あたりの感染者数。右に行くほど検査数が増え、下に行くほど感染者数は減る。
日経新聞の記事では研究者のコメントを引用しながら、「英国は検査対象を広げ無症状からの感染拡大を抑制した」として以下のように書く。
英国では6月1日時点の検査は約7万7千件で感染者は約1500人となり、陽性率は2%だった。7月末時点で検査は約12万8千件に増えたが感染者は約500人に減少、陽性率は0.4%まで下がった。
つまり、検査数を増やしたことで感染者は減ったと解釈している。
これについて、鈴木さんは自身が作ったグラフを元にこう反論する。
「日経新聞が紹介した6月1日時点から、7月31日時点にかけて検査数や感染者数がどう変化していったか見てみると、患者がグッと減った時期は検査数はあまり増えていないことがわかります。いったん感染者数が減り、その後、検査は増えています」
「もし検査数の増加に伴って感染者数も減ったなら、この2点は右肩下りの線で結ばれるはずです。でもそうはなっていない。患者が減った時期と検査が増えた時期は違います。ガクッと減ったのはおそらくロックダウン(都市封鎖)の効果でしょう」
「誰でも、いつでも、何度でもという検査を実現したニューヨークも、検査数の増加で感染者が抑えられたとよく引き合いに出される都市です。でもやはり検査数と感染者数のグラフを見ると、検査が増える前に患者は減っています。ロックダウンの影響だろうと思います」
ドイツも検査が増える前に感染者は激減
次にドイツだ。ドイツもイギリスと同じような動きを見せる。
検査数が増える前に一気に感染者数が減少し、その後、感染者数は同じ水準を維持したまま、検査数が増加している。
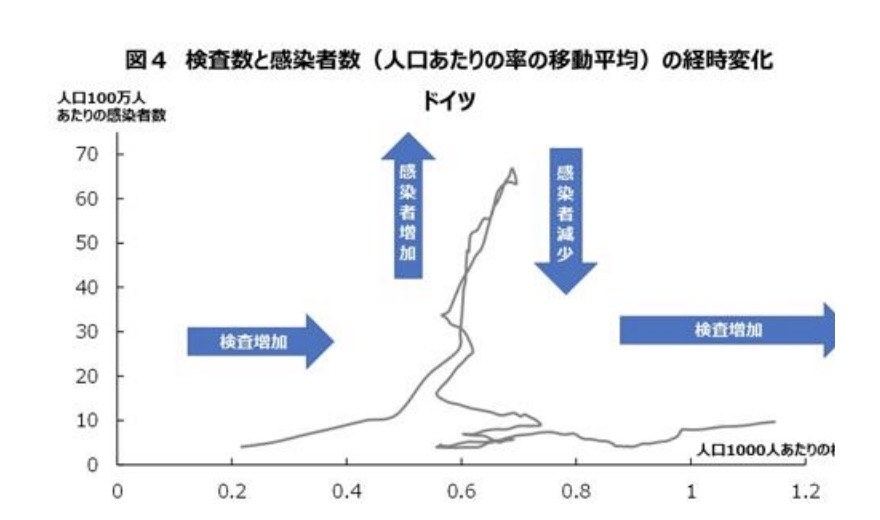
「ドイツこそ、患者数が急激に増えた時も、急激に減った時も、人口1000人あたりの検査数はおよそ0.6前後で固定しています。感染者の数に検査が全く影響していないことを示していると思います」
それにしても、イギリスとドイツは感染者数が一気に減ったのに、その後検査数を増やし続けている。特に医療費が無料なNHS(国民保健サービス)があるイギリスは、医療の費用対効果に厳しい国だ。
検査数の増加で、感染者の増加を食い止める狙いがあるとは見られないだろうか?
「基本的に検査に対する考え方が日本と欧米では違います。ここから先は推測ですが、結局は国民の要望が大きいのではないでしょうか? 陰性証明が海外でどのように使われているかはわかりませんが、これだけ患者数が減っているのに検査が増えているということは、患者をあぶり出す、発見するというより陰性証明に使っているのではないかと推測します」
アメリカは?
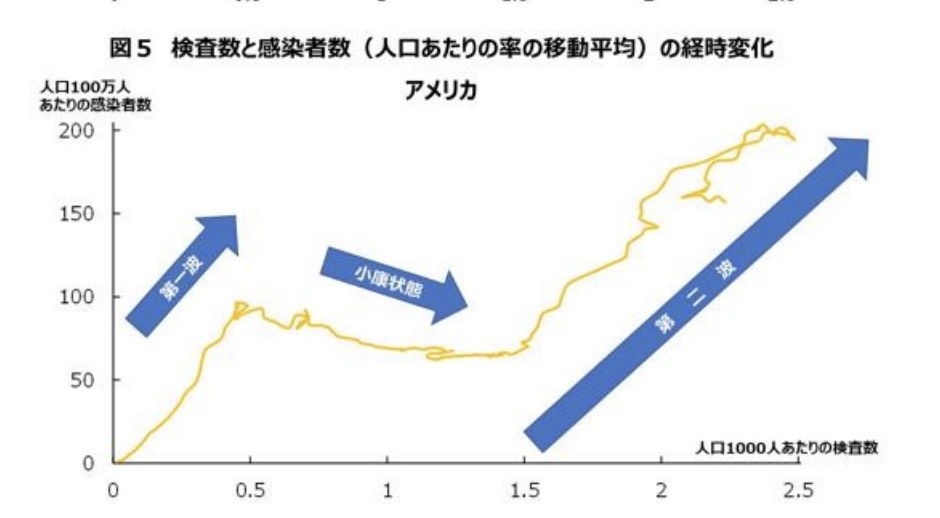
次にアメリカはどうか?
「患者が増えて、少し減って、また増えていますね。患者が増えると検査が必要になるので、検査は後から必要に応じて増えたのだと思います」
「小康状態の部分は、各国のグラフで唯一検査数の増加と共に感染者が減っているところです。ただ、検査数はその後も増えていますが、感染者は再び増えています。最後は検査も感染者数も減っています。アメリカは州ごとに状況や対策が違うので、このアメリカ全体のデータでは解釈は難しいところがあります」
日本は? 感染者の増加と共に検査も増加
そしてこれが日本のグラフだ。緊急事態宣言発出時にグッと感染者数が下がったが、基本的に感染者数と共に検査数も増えている。
折れ線グラフが左下に戻っているように見えるのは、検査数、感染者数共に減りつつあるということを示す。

海外では感染者数が減った後も検査数を増やしているのに対し、日本では感染者数が減ると検査数も減らしている。
この方針の違いの背景に、「保健所の仕分け能力があるのではないか」と鈴木さんは推測する。
「保健所がクラスター対策など陽性に出る確率が高い人を仕分けて検査をしており、日本は合理的に検査を行なっていると思います。その結果、検査をやらないことによる見逃しは他の国と比べて少ない。私はこの日本のやり方をとても高く評価しています」
「一方、保健所のような仕分けをする仕組みがない国は、陽性者が出る確率とは関係なく検査をしなければなりません。そういう国では検査数を抑えれば、見逃しも増えることになります。ヨーロッパで抗体陽性率(感染経験があるひとの割合)が高かったのはそういう理由と考えています」
しかし、初期には、症状があって医師が必要と判断した検査も保健所が断ったというケースがよく報じられていた。死後にコロナ陽性が判明したケースもある。やはり、見落としはあったのではないか?
「その中には保健所の仕分けによって検査を断った事例もたくさんあると思います。断るのにも能力が必要です。断られた方は腹が立つと思いますが、逆に言えば、断って緊急度のより高い人を優先したから限られた検査を有効に使うことができ、今のような低い被害に抑えられているという見方もできます」
「検査のキャパシティーは急に増やすことはできません。増やすことは確かに必要ですが、初期に低いキャパシティーの中で逼迫していたのに感染者を抑え込めたのは、保健所の仕分ける能力が高かったからとも言えます」
必要な人に迅速に検査ができるキャパシティーを確保することは重要で、保健所の人手不足など準備不足な面があったことは検証される必要がある。だが、現実問題として、限られた資源の中でこれ以上の対応ができたかどうかも考える必要がある。
「無症状の人に広く検査を」はどうか?
政府の「新型コロナウイルス感染症対策分科会」は、症状と、検査前に予想される陽性率である「事前確率」の高さに応じて、3つのカテゴリーに分け、3つめの無症状で事前確率の低い人に検査をするのは合理的ではないと提言している。
- 症状のある人
- 無症状でも感染者の濃厚接触者であるなど事前確率が高い人
- 無症状で事前確率も低いけれど、社会・経済活動をする際の安心を得るために受けたい人
しかし、3つめの「安心のための検査」を求める声は強い。
世田谷区では4億円の公費をかけて、介護職や保育職など約2万3000人の無症状者に検査を受けさせる「世田谷モデル」の実施を打ち出している。

「おそらくクラスターを未然に防ぎたいという狙いなのでしょう。でも、クラスターは突発的に出るものであり、事前に察知することはできません。むしろ、感染者が出たらすぐに対応する能力が必要で、そちらを優先して強化すべきです」
さらに、PCR検査で陽性になる期間は22日間程度とされているが、そのうち、感染する力を持っているのは12日間ぐらいだ。つまり、残りの10日間は検査で陽性になっても、人に感染させることはない。
「ところが、ランダムに無症状者を検査すると、この感染させない時期の陽性者を拾う確率が高くなります」
「保健所で検査を行なっている症状のある人や濃厚接触者は感染してから間もない人がターゲットですから、陽性と出たら必ず感染性があるとみてよい。検査で見つける意義があります」
「でも無症状者をランダムに検査すれば、感染時期もランダムですから、感染させることがない、本来隔離する必要のない人も拾ってしまうことになります。陽性者の半分ぐらいは感染させない人になります」
無症状で、人にも感染させない人を多く見つける検査をして陽性と出たら、ただでさえ人手不足で悩んでいる介護や保育の現場から2週間ほど離脱しなければならない。保健所も対応が増える。
「そういうことまで考えて打ち出された事業か、今のところさっぱりわかりません。何を目標に4億円の公費を費やすのか。そのお金を介護者や保育者、医療者に配った方が喜ばれるのではないでしょうか?」
検査をどう使うのか、国民的な議論を
今、企業の求めなどに応じて、社会や経済を回すことを目的に掲げた安心のための「検査ビジネス」が増えている。
「一昔前は、検査が陽性なら病気あり、陰性なら病気なしと考えられていました。今の検査の考え方は、全て確率論です。検査は『検査前確率』から『検査後確率』を導き出す手段に過ぎません。症状やCTの画像などと同じく、診断のための一つのツールに過ぎません」
「その中で、安心のためにやりたいという人たちに対して『するな』とも言えません。もしやる場合も、検査にはそういう限界があることを知った上でやることが必要です。海外に行く時に陰性証明を求められたら出さないわけにはいかないでしょう」
「これから積極的に国を開いていく中で、流行している国から来た人も『陰性証明があるからフリーパス』とするのは現時点では乱暴で、2週間程度の留め置きは必要でしょう。3割見落としがある検査ですから」
「しかし今後、来年オリンピックも控える中で検査結果をどう扱うのか、3割の見落としをどう考えるのかはこれから議論しなければいけないと思います」
この感染症にかかること、それによって一部の人が死亡することを、どの程度社会が許容するのか、という議論も必要になる。
「毎年130万人死ぬ中で、そのうちの一部の死因がコロナであることを是が非でも止めなければいけないかと言われたら、そうとも言い切れません。コロナによる死亡をどこまで受け入れるか、人々の感じ方も知識も違います。新しい知見が積み重なればそれを元にまた議論は変わるでしょう」
「この半年で日本人は良くも悪くもコロナに慣れてきました。その延長線上にオリンピックもあります。国民の気持ちや安心のレベルも関わりますから、社会の中で検査をどう位置付けるかは、科学的根拠だけでは決められないのでしょう。オープンな議論が必要です」


