
診療を続けられるように同会は9月3日から、クラウドファンディングで支援を募る。
BuzzFeed Japan Medicalは今、同会理事長で自らもコロナ患者を日々診ている内科医の佐々木淳さんにインタビューした。
クラウドファンディング「緊急:新型コロナが”災害医療”となった今、第五波を乗り切るご支援を」(10月29日午後11時まで)
スタートから電話鳴り止まず 専門チームを3組作る
ーー改めて、在宅でのコロナ診療について教えてください。
私たちは8月から新型コロナの診療を始めました。
当初はどれぐらい依頼が来るかはわからなかったので、通常診療と並行する形で、合間にコロナの患者さんの往診をするつもりでした。
しかし、スタートから電話は鳴り止まず、合間に往診していたのでは通常診療が成り立ちません。多い日は1日40件ぐらいの依頼があります。コロナの依頼にも応えきれなくなっていきました。
地域の医療の枠組みでは診られない患者さんを受ける最後のセーフティネットなので、我々が断ることは患者さんにとって相当な不利益になります。
依頼には必ず応える体制を作り、同時に普段から訪問診療をしている患者さんにもご迷惑をおかけしないようにしないといけない。
コロナ専従の往診チームが必要だと考えました。
8月11日から東京都で本格的なコロナ診療を始めて、23日からコロナの専門往診チームが動き出しました。当初1チームでやろうと思ったのですが、カバーしているのは23区の面積の7割ぐらいの広い面積です。

Facebookで医師を募ったら35人も応募していただき、今週からは3チームに増やしています。
よく回ったとしても1チーム1日5〜6軒。防護具の脱ぎ着が大変ですし、診療に時間がかかる方がいる。診療した患者さんが具合が悪くなって、同じ日にもう一度酸素を届けにいくこともあります。
コロナ診療 4つの専従チームで役割分担
ーー今回、クラウドファンディングを行うのはなぜですか?
まず東京での診療体制について説明させてください。
コロナ専門往診チームが3チーム、1チームあたり医師1人、看護師1人、車の運転や事務をやる診療アシスタント1人の3人で1組です。彼らは純粋に往診して診察するチームです。
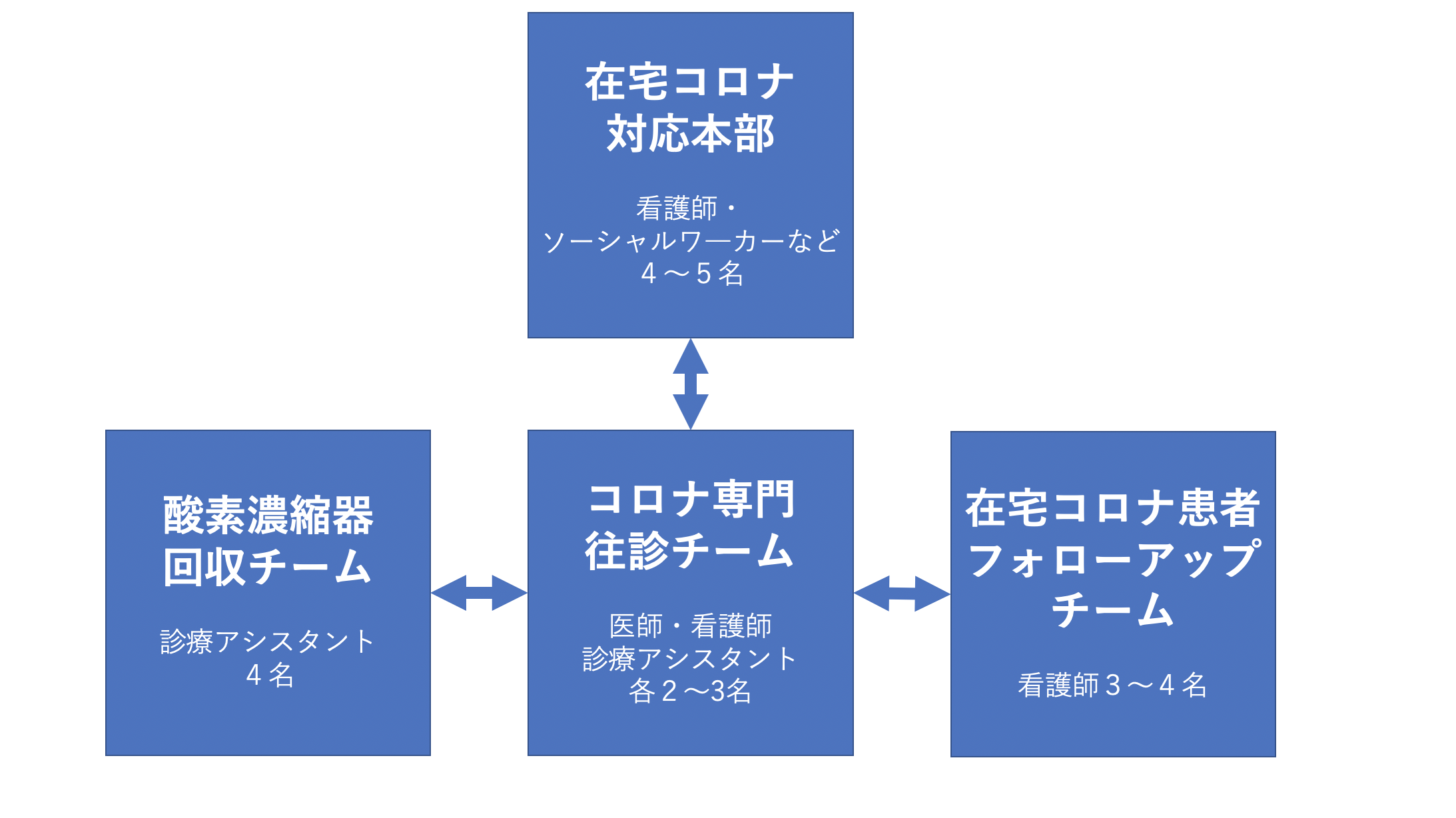
しかし、保健所の依頼は様々なところからバラバラに来るので、個別の医師に連絡が来るのでは受け切れません。
そこで「在宅コロナ対応本部」を8月の頭から作り、全ての依頼を一元的に受け付けています。

患者さんの所在地、症状の重さ、対応の緊急性を、看護師やソーシャルワーカーらが評価します。その情報を電子カルテに反映させた上で、医師が今どのあたりを回っているのか見ながら連絡し、往診を采配するのです。
診療の結果、薬が処方されたり、訪問看護が指示されたりすると、それもこの本部が手配します。保健所への報告も行います。診療のバックアップです。
酸素を運ぶチーム、フォローアップ専従チームも

今、往診車では2〜3台の酸素濃縮機を積んでいますが、それも夕方にははけてしまいます。足りない時に新橋の本部に置いてある濃縮機のストックを患者さんの家に届ける「酸素濃縮機回収チーム」も2チーム作りました。
一方、入院した患者や回復した患者は酸素がいらなくなるので、このチームが患者さんの家まで行って酸素濃縮機を回収します。それを消毒して保管し、次の依頼があれば持っていくのです。
通常、在庫を持っている酸素濃縮機の会社が患者さんのお宅に運び、使い方も説明してくれるのですが、コロナの患者が増えて枯渇しているし、感染を恐れて家の中には設置してくれません。我々が動くしかない。
医療専門職ではなく、法人のマネージャークラスの人が防護具を着て、患者さんに説明しながら設置しています。
ーー総力戦ですね。
そうです。
さらに、「在宅コロナ患者フォローアップチーム」も作りました。

例えば、今日1日で30人新規患者を診たとします。明日は明日で新たに30人往診するだけでなく、今日診た30人の患者のフォローアップをしなければいけません。
軽症の人なら1日1回、中等症以上の人なら1日2〜3回電話で安否確認をしなければなりません。状態が変化したら、往診の手配をしたり、保健所に入院調整をお願いしたりします。
常時、50人から70人ぐらいのフォローアップをしていて、これが終わるのは隔離期間を終了するか、入院するか、運悪く亡くなられるかした時です。70人に1日3回電話をすると、だいたい200回ぐらいです。看護師3人から4人で対応しています。
赤字が10月までで1200万円積み重なる見込み
ーーコロナ診療の周辺にはかなりの手間と人手が必要なのですね。
1日に30人とか40人ぐらいコロナの患者さんをただ診るだけなら余裕なのです。
しかし、そのほとんどが新規患者で、急性期疾患で、高用量のステロイドを飲ませるとか、酸素を吸わせるとか医療上も手間がかかります。自分たちが診始めた患者を卒業(治療終了)まで診るには、結構な人手がかかります。

ーーそして、その全ての手間と人手にお金が支払われるわけではないのですね。
お金がつくのは医師の往診部分だけです。それ以外の部分に診療評価はつきません。
もちろん往診には普段認められないような「緊急往診加算」やコロナの特別加算、東京都なら独自事業として1往診あたり1万3000円の報酬があります。
しかし、ワクチン接種や発熱外来などで医療専門職への支払いが高騰している今、人材を確保するのが難しくなっています。
社内の他の部署から人をかき集めているのですが、人件費など諸々を計算すると、10月は専門往診チームは1チームに縮小する前提であっても、3ヶ月間で経費が4000万円ぐらいかかります。
ーーそれに対して収入はいくらぐらいと見込まれるのですか?
診療収入は時限的に加算が認められている診療報酬と東京都の追加の報酬を足し算して、だいたい2800万円ぐらいです。1200万円ぐらい赤字になるのです。
もちろん依頼が少ない方が世の中は平和なので望ましいのですが、依頼が少なくても対応できる体制は用意しておかなければなりません。どちらにせよ、コストはかかる。
酸素濃縮機の回収チームも酸素が足りていればいらないし、フォローアップチームも保健所が機能していればいらないのです。でも現状はどちらも崩壊しています。
大事なのはただコロナの患者さんを診るだけでなく、患者が安心して安全に過ごせるようにすることです。「これぐらいやれないなら受けるべきではない」と語る仲間がいっぱいいるのは幸いなのかどうなのかわからなくなってきました(笑)。
ーーその赤字部分をクラウドファンディングで補充しようということなのですね。
そうです。足りない部分を集められたらと願っています。
目標額は不足分の1200万円です。プラスアルファされたら10月以降も必要なコロナ対応に回して、地域のニーズに応えようと思っています。
コロナで見える社会格差 外国人患者が3分の1
ーーコロナ診療が普段の在宅診療と違うのはどういうところですか?
まずは感染防御を厳しくしなければならないことです。
ワクチンをうっているから重症化しないとはいえ、たくさんの患者を毎日見ているので、もし自分たちが感染すると周りに及ぼす悪影響が大きい。決して感染してはいけないという強いプレッシャーの中で診療しています。

一般的には短時間で風通しをよくすれば大丈夫と言われますが、住環境は様々で雨戸のない家もあります。そういう家では家族単位の感染が起こりやすくて、狭くて風通しの悪い空間に家族が暮らし、全員がゴホゴホ咳をしています。
介護ベッドではなく布団で寝ている患者さんを身をかがめて診察します。ウイルスが漂っている空間の中で、自分の息で曇るフェイスシールド越しに脱水でなかなか見つけられない血管に針を刺し、点滴する。結構大変です。
汗だくになり、毎回防護具の下はびしょ濡れです。

社会格差の存在も感じます。
地域の医療機関が対応しきれないケースを依頼されるので、複雑系が多いです。
3件に1件は外国人です。言葉が通じない方も結構います。ベトナム語やタイ語であれば社員がスマホを通じて通訳してくれますが、そうでない言語の時は通訳センターに間に挟まってもらって診療することもあります。
外国人のコミュニティの人たちには、日本がどのような支援をしているか情報が届いていません。明らかに症状が出ているのに検査を受けていない人がいて、往診に行くと、保健所に依頼された人ではない具合の悪い人が奥にいたりします。
中には難民申請中の人もいます。辛うじて確保した家で一家全員が感染しているから、大家さんから冷たい目で見られる。
自閉症のお子さんが作業所でもらって一家全員感染しているとか、コロナで入院が必要だけど拒絶した精神疾患のある一人暮らしの女性とか、そういう人が少なくない。
ゴミ屋敷のような家もありますし、狭いところで酸素濃縮機を置く場所がなく、トイレに置いてチューブを伸ばして繋いだこともあります。
機械的な往診は危険なコロナという病気
BMI(体格指数)が30を超える30代の男性がいて、ヒヤリとしたことがあります。
持病はないということでしたが、血中の酸素濃度を調べると91から92%で中等症の2まで進行していました。動いたあとは息が苦しいし、深呼吸しないと息が詰まる。
酸素吸入を始め、念のための採血をして、ステロイドの投与も始めました。
ところが翌日、検査結果を見てみたら、重度の糖尿病でした。ステロイドを飲む前の血糖値が400弱で、HbA1cは13です。健康診断も受けておらず、病気があるかどうかがわかっていなかったのです。
このまま糖尿病があることに気づかずにステロイドを飲み続けていたら、糖尿病ケトアシドーシスという合併症を引き起こして、意識障害になって死んでしまう可能性もありました。
幸い気づいたので、訪問看護師と相談してインスリンの投与の準備を始めようかと思ったのですが、明らかに自己管理ができなそうなので、結局入院を早めてもらいました。
コロナ診療はオンラインで完結させるべきだ、という医師が結構いますが、それは危険です。持病がないと言われる人の中には一定の割合でこういう人が隠れているので、中等症以上の人は原則往診、採血という方針にしています。
そうすると持病なしと申告した人の4人に1人は糖尿病です。コロナで重症化する人は小太り男性がほとんどで、採血すると見つかります。この人たちに無造作にステロイドを飲ませるのは危険なのです。
オンライン診療なら誰でもできるとコロナ診療に参加する医師が増えていますが、やるのだったら患者さんごとに最適な医療を提供する必要があります。
ーー私たちはコロナ禍で「もしかしたら医療にかかれないかもしれない」状況に直面していますね。
そうですね。「見捨てられるのではないかと思った」という人も結構います。
ーー往診すると安心する人も多いでしょうね。
来てくれてありがとうと言ってくれる人も多いですし、回復した人から喜びのお手紙をいただくこともあります。「すごく安心できました」と感謝の言葉をいただきます。電話しかしていないのに「あの電話に本当に救われました」とお手紙をくださった方もいます。
それでも少し見えてきた出口
ーーコロナ診療を本格的に始めてから半月以上が経ちましたが、状況は変わっていますか?
幸い新規感染者が減ってきています。時間差で重症者が増えるだろうと覚悟していたのですが、在宅に重症者があふれる事態にはなっていません。
一時期よりは少し入院しやすくなっている気がします。

ここ1週間の患者さんたちの経過を見ていると、重症の人は8割がた24時間以内に入院できています。残り2割の人も48時間以内には入院できています。
中等症の人たちは3分の1が入院になりますが、そのうちのさらに3分の1が24時間以内に入院できています。もう3分の1は48時間以内に入院でき、残り3分の1は在宅で過ごして回復しています。
我々としても手応えを感じているところです。病院に過度な負担をかけず、入院が必要な人は24時間以内に入院できる。医師が「この人は急いで入院した方がいい」と判断すると、早めに入院でき限られた病床をうまく使える状況になってきました。
救急車も何時間も受け入れ先を探すのではなく、1時間以内に行き先が決まることが増えています。平常化してきています。
ーー出口は見えつつある。
8月下旬は1万人と予測されていた頃は僕もビクビクしていました。実際、そういう印象でした。どんどん新規患者が来て「どうなってしまうのだろう」と思っていましたが、その覚悟を決めていた頃に比べると、今は少し落ち着いてきています。
在宅診療の可能性を知ってほしい
ーー読者の方に呼びかけたいことをお願いします。
なんとかなるだろうと思ってやってきたのですが、どんぶり勘定で踏み出したので、かなりの赤字が出てびっくりしています。
ただ、報酬の中で医療サービスを収めるよりも、診療報酬で評価されなくても必要なことはきちんと提供すべきだと思います。在宅で安心して療養していただくという往診の本来の目的を達成したいのです。
CSR(企業の社会的責任)として我々の持ち出しでやろうかと考えもしたのですが、コロナ禍はいつ終わるかわかりません。
もしかして第6波のようなものが起きるのだとしたら、持ち出しでは持続できなくなります。

自治体によっては一人当たり1日いくらという包括的な報酬を作って、看護師さんに訪問をお願いする地域もあります。地域の枠組みとしてそういうあり方を考えるのもいいですが、東京はそこまで進んでいません。
そこで皆様にご協力をお願いしたいということが一つです。
そしてもう一つ、このクラウドファンディングを通じて、在宅コロナ診療をこうやって行っているのだと知っていただきたい。
ただ往診に行って終わり、ではなくて、自宅でこういう形でのケアができているし、それによってすぐに入院できないとしても、最低限の安心は守られる。そんな訪問診療の可能性をぜひ皆さんに知っていただきたいと思います。
クラウドファンディング「緊急:新型コロナが”災害医療”となった今、第五波を乗り切るご支援を」
【佐々木淳(ささき・じゅん)】医療法人社団悠翔会理事長、診療部長
1973年、京都市生まれ。 1998年、筑波大学医学専門学群卒業。三井記念病院内科・消化器内科、東京大学医学部附属病院等の勤務を経て、2006年に医療法人社団悠翔会を設立し、理事長就任。 在宅医療に特化した医療法人として、「機能強化型在宅療養支援診療所」を首都圏と沖縄に18クリニック展開。約6500人の在宅患者さんの診療・サポートを実施している。


